Гормон вырабатывается клетками поджелудочной железы и оказывает влияние на все виды обмена веществ – углеводный, жировой, белковый.
Нарушение взаимодействия инсулина с клетками приводит к повышению его концентрации в крови и поражению различных органов.
Пациенты с эндокринными нарушениями задаются вопросом: резистентность к инсулину что это такое, как ее распознать и можно ли вылечить.

Причины резистентности тканей к инсулину
Инсулин вырабатывается особыми скоплениями клеток поджелудочной железы. Они располагаются группами и носят название островков Лангерганса.
Гормон выделяется в кровь и разносится по всему организму. Основные органы-мишени – это:
- жировая ткань,
- мышцы,
- печень.
Инсулин связывается с рецепторами в тканях, открывая каналы для поступления в клетки глюкозы, стимулирует образование гликогена в печени мышцах, синтез белка и жиров, уменьшает содержание глюкозы в крови.
При нарушении соединения гормона с органом-мишенью идет его избыточная выработка с циркуляцией в крови в значительных количествах.
Термин! Гликоген – сложный углевод, хранит излишки энергии, быстро распадается при потребности в глюкозе.
Инсулиновая резистентность – состояние, при котором происходит снижение чувствительности рецепторов в тканях к гормону.
По локализации поражения различают 3 вида нарушений:
- Прецепторная нечувствительность. Явление связано с производством неполноценной молекулы гормона или нарушением ее активации. Это генетическая патология, при которой в крови обнаруживают молекулы неактивного предшественника гормона, что создает ложное ощущение гиперинсулинемии.
- Рецепторная. Этот вид инсулинорезистентности связан с уменьшением числа рабочих рецепторов.
- Пострецепторная нечувствительность. В этом случае молекулы инсулина входят в клетки, но их активность низка.
В 90% случаев развитие инсулинорезистентности связано с наличием избыточного веса.
Жировая ткань на поверхности органов-мишеней уменьшает количество рабочих рецепторов, что нарушает связь с ними гормона. Концентрация инсулина и глюкозы в крови растет.
Механизмы инсулинорезистентности при ожирении работают в органах следующим образом. В мышцах: страдает обмен свободных жирных кислот, нарушается поглощение глюкозы, в крови растет содержание триглицеридов.

Это приводит к усугублению инсулинорезистентности. Патогенез нарушения чувствительности к инсулину в печени приводит к симуляции синтеза глюкозы из неуглеводных производных (белки, жиры).
Повышается концентрация «плохого» холестерина. Свободные жирные кислоты начинают откладываться в клетках поджелудочной железы, нарушая ее работу.
В жировой ткани в ответ на избыточное поступление питательных веществ развивается воспаление.
Причины возникновения синдрома инсулинорезистентности таковы:
- Генетическая неполноценность инсулина.
- Ожирение.
- Беременность.
- Инфекционные поражения.
- Высокоуглеводное питание.
- Прием лекарственных препаратов.
- Метаболический синдром.
Инсулинорезистентность чаще развивается при абдоминальной форме ожирения – то есть, когда наибольшие отложения наблюдаются в области живота не только под кожей.
Но и в брюшной полости вокруг внутренних органов. Риск нарушения чувствительности к инсулину увеличивается:
- с возрастом,
- при злоупотреблении алкоголем,
- у курящих пациентов.
Симптомы инсулинорезистентности
Клиника инсулинорезистентности неспецифична. Появление симптомов заболевания пациенты склонны связывать с другими состояниями и длительно не обращаться к врачу:
- Подъемы артериального давления.
- Избыточное отложение жира на животе.
- Повышение аппетита.
- Склонность к повышенному газообразованию.
- Рассеянность, ухудшение памяти.
- Эпизоды сниженного настроения.
- Вялость после приема пищи.
Резистентность к инсулину может сочетаться и с другими эндокринными патологиями:
Гипотиреоз (снижение функции щитовидной железы). В таком случае пациента будут беспокоить отечность, слабость, утомляемость, ухудшение памяти, запоры и рост массы тела.
Гипотиреоз и синдром инсулинорезистентности имеют похожую клинику. При наличии избыточного веса с невозможностью избавиться от него с помощью упражнений и диет следует обследоваться для исключения обоих заболеваний.
Беременность может сопровождаться развитием инсулинорезистентности. В большинстве случаев состояние нормализуется после родов, однако может и сохраняться у женщин с избыточной массой тела.
Нарушенная чувствительность к инсулину встречается при таких заболеваниях, как: сахарный диабет, гипертоническая болезнь, гиперхолестеринемия, повышение содержания мочевой кислоты в крови.
Почему возникает резистентность при сахарном диабете 2 типа
Возникновение сахарногодиабета второго типа связано с нарушением выработки инсулина и снижением чувствительности тканей к гормону. Факторами риска считают:
- наследственную предрасположенность с вероятностью около 100%,
- ожирение,
- образ жизни пациентов: избыточное, высокоуглеводное питание и отсутствием адекватных физических нагрузок.
Появление инсулинорезистентности связано с избыточной массой тела и уменьшением числа рабочих рецепторов в тканях.
Глюкоза не поступает в клетки, развивается энергетический дефицит, что приводит к активации синтеза ее альтернативными путями.
Чем отличаются инсулинорезистентность и метаболический синдром?
Инсулинорезистентность в результате повышенной массы тела – лишь один из компонентов метаболического синдрома.
Он включает в себя:
| развитие ожирения, |
|---|
| рост толерантности к сахарам, |
| нарушенную чувствительность к инсулину, |
| рост содержания инсулина в крови, |
| повышение уровня жиров к крови, |
| рост артериального давления, |
| повышение содержания мочевой кислоты в крови. |
Индекс инсулинорезистентности homa ir
Нечувствительность тканей к инсулину повышает риск заболеваний сердца и сосудов и возникновения сахарного диабета.
Чтобы оценить вероятность развития этого состояния, в лабораторных условиях проводят тест на инсулинорезистентность и рассчитывают:
- Индекс homa ir (пациенты по ошибке могут называть его «индекс нома»).
- Индекс caro.
Показания
Индекс инсулинорезистентности высчитывают у пациентов такими заболеваниями:
- ожирение,
- диабет,
- синдром поликистозных яичников,
- метаболический синдром,
- жировая дистрофия печени неалкогольного происхождения,
- вирусный гепатит C.
Подготовка к анализу
Для получения достоверных результатов необходимо соблюдать следующие правила:
- Анализ на инсулинорезистентность проводят натощак. Нельзя принимать пищу за 12 часов до обследования.
- Если пациент пьет какие-либо лекарства, он должен сообщить об этом врачу, так как терапия может отразиться на результате анализа.
- В течение суток следует избегать сильных нагрузок.
- За полчаса до сдачи крови не следует курить.
Нормальные значения
Инсулинорезистентность рассчитывают по анализу крови, где измеряют 2 показателя: концентрацию инсулина и глюкозы.
Расчет HOMA-IR выполняют по формуле: значение глюкозы в крови в моль/л умножают на содержание инсулина в мкЕд/мл и делят на 22, 5.
Параметр измеряется в условных единицах, нормальное значение ниже 2,7, однако пациенты должны насторожиться.
Если значение индекса ХОМА приближается к 2 и периодически проходить лабораторную диагностику, особенно если начинают беспокоить симптомы, свидетельствующие о нарушении чувствительности к гормону.
Повышение показателя
Повышение индекса указывает на то, что чувствительность к инсулину нарушается.
Это свидетельствует о развитии резистентности и риске возникновения сахарного диабета, заболеваний сердечно-сосудистой системы.
Снижение показателя
Значение инсулина в крови находится в интервале 2,6 , 24,9 мкЕд/мл, стандартное содержание глюкозы – от 3,4 до 5,4 ммоль/л.
При внесении параметров в формулу индекс ХОМА может снижаться, если исходные значения невысоки.
Условный индекс при отсутствии инсулинорезистентности будет выше нуля, но ниже 2,69. Значение менее единицы оптимально. Поэтому говорить о снижении показателя некорректно.
Индекс caro – второй расчетный коэффициент чувствительности к инсулину, которой вычисляют по формуле: отношение содержания глюкозы к инсулину в крови.
Кровь также берут натощак. Подготовка к анализу не отличается от таковой при расчете homa-ir.
Нормальное значение индекса caro составляет 0,33. Сниженный индекс инсулинорезистентности подтвердит развитие данного синдрома.
Заболевания, связанные с инсулинорезистентностью
Нарушение чувствительности тканей к действию инсулина вызывает развитие серьезных обменных нарушений или усугубляет течение уже имеющихся заболеваний.
Сахарный диабет 2 типа
Развитие сахарного диабета 2 типа связано с инсулинорезистентностью. Гормон вырабатывается поджелудочной железой.
Сначала секреция достаточная, затем становится избыточной. Однако инсулин не может связаться с рецепторами в органах и помочь глюкозе попасть в клетки. Развивается гипергликемия.
Жирная печень
Сниженная чувствительность к инсулину клеток печени нарушает все виды обмена веществ и приводит к развитию жировой дистрофии ее клеток.
Эта патология необратимо ухудшает работу органа. Длительное течение инсулинорезистентности может привести к циррозу печени.
Артеросклероз
Синдром инсулинорезистентности характеризуется циркуляцией гормона в крови в большом количестве (гиперинсулинемия). Это приводит к нарушению жирового обмена.
В крови растет содержание фракций холестерина, которые будут откладываться в стенках сосудов (ЛПОНП, ЛПНП), приводя к развитию атеросклероза.
Атеросклероз повышает риск таких осложнений как инсульты, инфаркты, хроническая ишемия сердца.
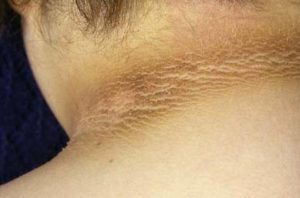
Поражения кожи
Резистентность к инсулину приводит к своеобразному изменению кожу – черному акантозу.
Клинически это выглядит так: образуются участки с повышенным ороговением, пятнами темно-коричневого цвета.
Эти изменения можно обнаружить в кожных складках (паховых, подмышечных областях, под молочными железами, между шеей и затылком, между ягодиц, под коленями, на задней поверхности шеи).
Внешне это выглядит так, будто человек длительное время не мылся. Нарушение местного иммунитета может спровоцировать рост папиллом.
Синдром поликистозных яичников (СПКЯ) и гиперандрогения
Инсулин влияет на баланс половых гормонов.
Если у мужчин он приводит к снижению андрогенов, то у женщин чаще наблюдается такая картина: рост концентрации тестостерона и эстрогена, снижение содержание прогестеронов.
Такое нарушение баланса лежит в основе развития синдрома поликистозных яичников.
Женщины отмечают:
- отложение жира на животе,
- рост волос по мужскому типу,
- атрофию молочных желез,
- огрубление голоса,
- появление угрей на коже,
- изменения в поведении: раздражительность, агрессия, рост сексуального влечения.
Инсулинорезистентность и бесплодие связаны потому, что сбои менструального цикла приводят к нарушению созревания яйцеклеток. Это затрудняет наступление беременности.
Истончение, выпадение волос на голове в области лба и макушки , основание для обследования на половые гормоны.
Инсулинорезистентность при СПКЯ может развиваться как отдельное состояние, ухудшая течение основного заболевания.
Аномалии роста
Инсулин относят к анаболическим гормонам, повышение его концентрации в крови стимулирует рост пациентов. Характерным признаком влияния является укрупнение, огрубление черт лица.
Лечение патологии
Заболевание требует своевременного начала лечения. Важную роль играет коррекция образа жизни и соблюдение специальной диеты.
Достоверных сведений о применении и эффективности лечении инсулинорезистентности средствами народной медицины нет.
Препараты
Для борьбы с инсулинорезистентностью назначают таблетированные средства.
Основной препарат для лечения – метформин.
Он снижает содержание глюкозы в крови, не приводя к повышению выработки инсулина, уменьшает явление резистентности тканей к гормону.
Это лекарственное средство выпускают различные производители, торговые названия могут отличаться: Глюкофаж, Сиофор, Метформин, Ланжерин.

Длительности терапии, суточную дозировку рассчитывает эндокринолог.
Народные средства
Считается, что при инсулинорезистентности полезны ягоды, которыми следует завершать каждый прием пищи.
Последователи народной медицины рекомендуют для этих целей чернику, бруснику или черноплодную рябину.
Они объясняют свой выбор продуктов высоким содержанием витаминов и антиоксидантов и низкими значениями сахара.
Также рекомендовано вводить в меню: куркуму, корицу, тмин, экстракт оливковых листьев.
Диета при инсулинорезистентности
Основой терапии инсулинорезистентности считают поддержание достаточной физической активности и соблюдение низкоуглеводной диеты.
Смена гастрономических привычек позволяет избавиться от пищевой зависимости, снизить суточное потребление калорий и регулировать поступление сахаров в организм.
Такие меры позволяют избавиться от резких подъемов концентрации инсулина. Это защитит поджелудочную железу и поможет справиться с приступами голода.
Основные правила диеты
При составлении рациона следует придерживаться следующих правил:
- Следует рассчитать суточную калорийность рациона и стараться не превышать рекомендованную норму.
- Рекомендуется составить меню на 7-10 дней и готовить пищу по плану, чтобы обеспечить себе разнообразный и полезный рацион.
- Пищу делят на 5-6 приемов.
- Обязательно следует употреблять достаточное количество простой воды.
- Нельзя кушать продукты с высоким гликемическим индексом.
- Следует отказаться от приправ и соусов, повышающих аппетит.
- Алкоголь, курение под запретом.
Соблюдение диеты в течение 3-4 недель приводит к постепенному снижению веса и смене пищевых привычек.
После стабилизации состояния можно вводить в рацион бурый рис, цельнозерновой хлеб, перловую и гречневую крупы.
Продукты для ежедневного меню
Расчет продуктов для ежедневного употребления должен происходить следующим образом:
- около 40% калорийности следует брать из низкоуглеводных продуктов,
- до 30 % из мононенасыщенных жиров (орехи, масло),
- 30% из белковых продуктов, отдавая предпочтение яйцам, рыбе.
Список разрешенных продуктов
В ежедневном меню при инсулинорезистентности должны присутствовать продукты с низким гликемическим индексом, белковая пища:

- некрахмалистые овощи, зелень,
- яйца,
- морская рыба, мидии, кальмары, креветки,
- нежирный творог, йогурты без добавок,
- масло,
- оливки,
- ягоды,
- яблоки, груши,
- небольшое количество орехов.
Список строго запрещенных продуктов
Чтобы питание при инсулинорезистентности выполняло лечебную функцию, следует отказаться от:
- употребления хлеба,
- использования в рецептах муки или крахмала,
- макарон, белого риса,
- сладостей, меда,
- картофеля,
- бананов,
- любых напитков, содержащих сахар,
- алкогольной продукции,
- кетчупа, майонеза.
Добавки
Для снижения тяги к сладкому рекомендуют принимать добавки с хромом (пиколинат хрома).
Чтобы стабилизировать содержание глюкозы, инсулина назначают магний и альфа-липоевую кислоту. Для нормализации уровня жиров в крови следует обратить внимание на добавки с коэнзимом Q10.
