Небольшие образования, которые называются околощитовидными железами, вырабатывают важное вещество , паратгормон.
Без него невозможно существование человеческого организма. Этот гормон отвечает за метаболизм таких минеральных веществ, как кальций и фосфор.
В чем участвует ПТГ?
Паратиреоидный гормон, несмотря на рост исследовательской медицины, мало известен медикам.
Интактный паратгормон , это цепь более чем из 80 молекул белков, молекулярная масса которых составляет более 9 килодальтонов.
Каждый из интактных или активных ПТГ живет в кровотоке человека не более 5 минут, за это время ему необходимо правильно выполнить свои функции по обеспечению метаболизма.

Можно указать с большой точностью, на что влияет это вещество:
- на обмен кальция и фосфора,
- на липидный обмен,
- на процессы обмена глюкозы в крови,
- на реактивность нервной системы.
ПТГ проникает почти во все системы внутренних органов, которые есть у человека. Прежде всего, это следующие органы:
- скелет человека,
- ЖКТ,
- мочеполовая система,
- жировой подкожный слой,
- печеночная ткань,
- нервные волокна.
Паратиреоидный гормон производится больше, если в крови обнаруживается меньше кальция, чем необходимо. И наоборот, если кальций поступает в кровь в большом количестве, то концентрация ПТГ уменьшается.
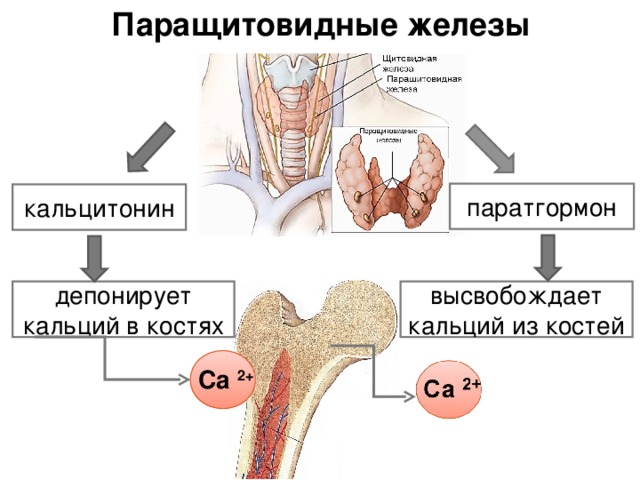
Кальцитонин и паратгормон , это антагонисты, которые вырабатываются разными железами.
В отличие от кальцитонина ПТГ работает с большей активностью, а если его синтез выходит из строя, то можно получить осложнение в виде остеоартроза.
Функции гормона
Основная работа ПТГ основана на следующих функциях:
- Регуляция вымывания кальция почками в сторону уменьшения.
- Регуляция вымывания фосфора почками в сторону увеличения.
- Высвобождение минералов из костей скелета.
- Увеличение минерализации костной ткани при их переизбытке в кровотоке.
Паратгормон обладает суточной цикличностью. Его количество постоянно колеблется в зависимости от времени суток.
Для справки! Пик активности продуцирования паратгормона приходится на 15 часов, а ее спад , на 7 утра.
Типы секреции гормона
Существуют два вида синтеза этого вещества:
- постоянная выработка,
- импульсное производство.
При этом на колебания кальция в крови реагирует именно второй тип выброса. При уменьшении концентрации минерала в крови пульсовые выбросы увеличиваются, и наоборот.
Таким образом, видно, что на концентрацию ПТГ в кровотоке напрямую влияет минеральный состав основной жидкости организма.
Как правильно подготовиться к анализу?
Анализ на паратгормон могут назначить следующие специалисты:
- эндокринолог,
- ортопед,
- онколог,
- ревматолог,
- терапевт.
Перед сдачей анализа необходимо правильно подготовиться, исключить факторы риска, которые могут привести к неверному результату:
- Не пить алкоголь в течении дня накануне обследования.
- Не курить в течение трех часов до исследования.
- Не проводить больших физических нагрузок на организм.
- Делать скрининг в утренние часы, желательно в 8 утра.
- Не есть и не пить воду перед тестированием.
Если пациент принимает лекарственные препараты, особенно гормональные, то после консультации со специалистом за день до взятия венозной крови на паратгормон необходимо воздержаться от их приема.
Факт! Сдавать анализ необходимо в 8 часов утра после полноценного сна, натощак. Это обеспечит максимально верный результат показателей состояния паращитовидной железы.

Показания к сдаче анализа
Анализ на паратгормон может быть назначен при следующих расстройствах:
- Неадекватные показатели кальция и фосфора.
- Состояние разрушения костей.
- При возникновении псевдопереломов больших костей.
- Развитие остеосклероза позвоночного столба.
- Возникновение конкрементов в почках.
Особенно вызывают опасения такие патологии как нейрофиброматоз и эндокринная неоплазия. Возникновение аденомы паращитовидной железы также становится провоцирующим фактором для повышения синтеза ПТГ.
Скрининг ПТГ у маленьких детей
Чтобы сделать анализ крови на паратгормон у маленького ребенка, необходимо правильно провести забор материала.
Для этого не обязательно находить вену, достаточно сделать небольшой надкол на пальце. Из него берется небольшое количество крови на специальное медицинское стекло или полоску.
После процедуры показана дезинфекция этого места и стерильная повязка на место пореза.
При возникновении подозрения на загноение ранки стоит ее обрабатывать специальными антисептическими и заживляющими средствами в течение недели.
Расшифровка ПТГ нормы
Референсное (длительно существующий показатель) значение ПТГ в крови может соответствовать 14-64пг/мл. Существуют некоторые особенности нормы у групп людей:
- Значение ПТГ у детей должно соответствовать в норме 11,9-94,9пг/мл.
- У мужчин нормальные значения в возрасте от 22 до 69 лет составляют 9,4-74,9пг/мл.
- У женщин детородного возраста нормальное количество ПТГ варьируется в пределах 9,4-74пг/мл.
- У беременных норма ПТГ может варьироваться от 9,4 до 74,9пг/мл.
Паратгормон необходимо сдавать в комплексе с анализами на минералы. Если показатели гормона в норме, а кальция , повышены, то это может свидетельствовать о недостаточности функции паращитовидной железы.
Если оба показателя повышены, то можно говорить о гиперпаратиреозе.
Факторы повышенного ПТГ
Существуют некоторые причины, которые влияют на повышение уровня показателей:
- Увеличение железы или возникновение опухолей доброкачественной природы.
- Злокачественные новообразования.
- Почечная недостаточность в хронической форме.
- Недостаточность витаминов D и РР.
- Рахитичные изменения.
- Проявления неспецифического колита.
Общее значение таких заболеваний относится к гиперфункции паращитовидки. Гиперпаратиреоз может проявляться в следующих формах:
- Первичной при изменениях в самой железе.
- Вторичной при изменениях в гипофизе.
- Третичной при самостоятельно функционирующей аденоме около щитовидки и нарушениях в гипофизе.
- Ложной при возникновении генетического нарушения.
Гипертиреоз может диагностироваться при невосприимчивости тканей к ПТГ.
Факт! Недуг чаще всего поражает женщин детородного возраста, среди всего количества пациентов с гиперпаратиреозом их в три раза больше, чем мужчин.

Причины отклонений при гиперфункции
При нарушении синтеза данного гормона у пациента происходят изменения в кальциево-фосфорном обмене. Это проявляется следующими несоответствиями норме:
- постоянная потеря кальция с мочой,
- снижение всасывания минералов в кишечнике,
- сильная потеря кальция костями.
Гиперпаратиреоз провоцирует появление остеопороза и мочекаменной болезни. Начинается изъязвление тканей кишечника.
Первичная гиперфункция железы
Проявляется повышением кальция и нормальными показателями фосфора. Появляется чаще всего в связи с формированием доброкачественных или злокачественных образований на железе.
Вторичная гиперфункция
Проявляется снижением показателей кальция и кальцитонина. К ней приводят болезни почек со снижением выделительной функции и синдром мальабсорбции.
Ложное снижение функции железы
Проявляется невосприимчивостью тканей к паратгормону. К нему могут приводить различные состояния, в том числе последние стадии рака или беременность.
Симптомы понижения секреции гормона
Снижение гормона паращитовидки проявляется следующими признаками:
- костными болями,
- деформацией костной ткани,
- неправильной ходьбой,
- нарушение работы поджелудочной,
- расстройства ЖКТ,
- появление тошноты, рвоты.
Помимо симптомов начальной стадии может возникнуть симптоматика осложнений, например, недостаточности почек.

Пониженный ПТГ
Сниженные показатели ПТГ свидетельствуют о состоянии гипофункции паращитовидной железы или о возникновении сильного разрушения костей.
По своей природе различают первичную и вторичную форму гипопаратиреоза. При этом первая форма характеризуется изменениями в паренхиме железы, а вторая , внешними факторами.
При этом причинами могут стать следующие нарушения:
- аутоиммунный процесс в железах,
- после оперативного вмешательства в области щитовидки,
- переизбыток витамина D,
- малое содержание магния или его неусваиваемость,
- саркоидоз.
Попадание в аварии, которое сопровождается сильными травмами, может также негативно сказаться на работе эндокринной системы и привести к тому, что синтез гормона будет понижен.
На снижение функции околощитовидных желез может повлиять и гипотиреоз.
Симптомы гипопаратиреоза
Гипопаратиреоз проявляется следующими признаками:
- судорожный синдромом,
- тахикардия и боли в сердечной мышце,
- снижение увлажнения кожи,
- снижение интеллектуальных способностей,
- появление нервных расстройств.
При таких симптомах показано обследование эндокринной системы, в том числе изучение паращитовидки и ее работы.

Что может влиять на результат анализов?
Помимо болезненных состояний на результаты анализа могут влиять также и не связанные с работой эндокринной системы факторы:
- Выпитое накануне молоко снизит показатели.
- Беременность и лактация влияет на повышение концентрации.
- Молочно-щелочной синдром снижает концентрацию.
- Предыдущие исследования с помощью радиоизотопов скажется на результате.
Повышают показатели следующие медицинские средства:
- диуретическое средства,
- препараты на основе лития,
- использование Рифампицина, Фуросемида,
- прием стероидов или противосудорожных препаратов.
Концентрация снизится, если употреблять Циметидин или Пропанодол.
Важно! Доказано, что прием женщинами КОК (комбинированных пероральных контрацептивов) может привести к нарушению работы эндокринной системы, в том числе и к снижению функции паращитовидки.
Последствия отклонений
Негативные последствия нарушения синтеза гормона выражаются в появлении следующих отклонений:
- атрофия мышц, трудность в передвижении,
- увеличение мочеиспусканий,
- постоянное чувство жажды.
Развивается острая гиперпаратиреоидная интоксикация, которая проявляется следующими признаками:
- болями в эпигастрии,
- головными болями,
- лихорадкой.
Такое состояние требует коррекции, иначе начнутся изменения в кровообращении.

Лечение повышенной функции железы
При гиперпаратиреозе применяется следующая тактика лечения:
- операция по удалению новообразований,
- прием лекарственных средств с солями фосфора,
- мощные диуретики,
- специальная диета.
Другие заболевания требуют применения консервативных методов лечения по коррекции метаболизма.
Предполагается полное удаление желез при злокачественном процессе, при этом до конца жизни проводится гормонозаместительная терапия.
Диета
При проведении резекции паращитовидки и поддерживающей терапии недугов этой железы применяют диету №11. Она отличается следующими особенностями:
- Повышенным количеством минералов и белков.
- Повышенной энергетической ценностью, которая составляет около 3700 ккал в день.
- Обильным питьем, до 2 литров воды в день.
- Нет ограничений в обработке продуктов.
- Дробное питание до 6 раз в день.

Такой рацион питания способен увеличить сопротивляемость организма к инфекционным заболеваниям и повысит общий тонус.
Используются следующие продукты:
- хлебобулочные изделия без ограничений,
- любое мясо и печень,
- колбасные изделия,
- различные сорта рыб,
- блюда из яиц,
- молочнокислая продукция,
- крупяные и овощные блюда.
Исключение составляют консервированные продукты и пряности. Среди напитков так же нет ограничений, но предпочтение отдается натуральным сокам и отварам из трав.
Важно! При [link_webnavoz]переизбытке паратгормона[/link_webnavoz] не используют блюда с повышенным содержанием кальция.
Терапия при снижении синтеза гормона
Гипофункция требует применения следующих медикаментов:
- препараты кальция,
- препараты витамина D,
- использования синтетического аналога гормона , Паратиреоидина.
Заместительная терапия проводится внутривенными вливаниями от 1 до 12 мл лекарственных средств в день.

Народные средства против расстройств паращитовидки
Часто на первых стадиях нарушений в работе железы используют методы, которые сглаживают симптоматику заболеваний и мягко устраняют гормональный дисбаланс. В практике терапии применяют следующие народные средства:
- Настойка из цикуты, приготовленная из расчета 1 ст. л сбора на 1 бутылку водки, после 15 дней настаивания применяется для протирания области щитовидки.
- Отвар овсяно-молочный, помогает восстановить уровень кальция. Для этого применяют 1 ст. л неочищенной крупы, которую доводят до кипения в 1 л воды, и томят его в течение трех часов. Затем вливают литр молока, опять доводят до кипения и оставляют до утра. Весь отвар выпивается в течение дня.
- Повышает количество гормона настойка из перегородок грецких орехов, которая готовится в пропорциях 3:5 с водкой и настаивается в течение 1,5 недель. Прием данного средства проводится курсами по 3 недели, 2 раза в день перед едой.
- Отвар корня конского щавеля, который заваривается кипятком из расчета 1:6 и медленно варится в течение трех часов. Используется до еды, на завтрак, обед и ужин.
- Заваренная в стакане молока 1 ст. л льняных семян процеживается и прикладывается к шее на 30 минут в день.
- Примочка из настойки конского каштана и сирени, применяется для повышения синтеза гормона. Готовится раствор в водке в пропорциях 1:1:5. Применять курсами по неделе с семидневным перерывом.
- Можно приготовить отвар из корней одного взрослого подсолнуха и 2 литров воды, который кипятится в течение 10 минут. Охлажденный раствор выпивается в течении суток.
Такие средства, как правило, помогают восстановить баланс гормональной системы, отвечающей за обмен веществ в костях скелета.
Они обладают мягким влиянием на организм, но применяться должны под руководством врача.
