Антибиотики — группа препаратов, которые назначаются для лечения инфекционных заболеваний. Они наносят сильный удар по организму и могут вызвать нетипичные симптомы. Одним из таких являются выделения. После приема антибиотиков у женщин могут появляться белые, желтые, красные, коричневые выделения с запахом или без.
Причины возникновения выделений после приема антибиотиков
Репродуктивная система женщины является сложным комплексом, зависимым от не менее сложной гормональной регуляции. Эндокринная система не только определяет готовность женского организма к зачатию и вынашиванию плода, но также формирует нормальную микрофлору в нижних отделах женского генитального тракта.
Под влиянием эстрогена в клетках вагинального эпителия накапливается гликоген, который служит питательным субстратом для лактобактерий, являющихся представителями нормальной микрофлоры влагалища. Эти лактобактерии формируют сильнокислую среду, препятствующую колонизации влагалища другими, часто патогенными микроорганизмами. Использование антибиотиков сразу меняет соотношение вагинальной микрофлоры. Однако, имеет значение фоновое состояние организма, которое вызвало необходимость в приеме антибиотиков.

Каждый из этих аспектов может давать совершенно определенный результат и менять характер вагинальных выделений. Если был диагностирован гайморит или ларингит и женщине назначили антибиотики широкого спектра действия, например, синтетические пенициллины или цефалоспорины. И в том случае, если у женщины имелась залеченная половая инфекция, то на фоне нерационального лечения, она может обостриться и это приведет к реактивации воспалительного процесса и развернутой картине вульвовагинита и других воспалений в половом тракте.
Выделения будут иметь гнойный характер. Само наличие инфекционной патологии в организме женщины свидетельствует о снижении иммунитета и о том, что организм не может справиться с инфекцией самостоятельно. И это само по себе может вызывать патологические выделения из влагалища.
Бактериальный вагиноз
Независимо от причины использование антибиотиков, лечение может приводить к нарушению нормальной вагинальной микрофлоры. В результате этого большая часть лактобактерий погибает и влагалище заселяется нетипичными микроорганизмами. Чаще всего эпителий влагалища колонизируется гарднереллами, патогенность которых у многих исследователей вызывает сомнение.
Некоторые полагают, что гарднереллы сами по себе не патогенны и только в комбинации с другими бактериями вызывают болезненные симптомы. В лабораторных тестах выявлялись как патогенные, так и непатогенные штаммы гарднерелл. Ситуацию запутывает и то, что у многих здоровых женщин без каких-либо жалоб и болезненных симптомов могут высеваться гарднереллы. Тем не менее, часто наблюдается появление выделений после антибиотиков у женщин.
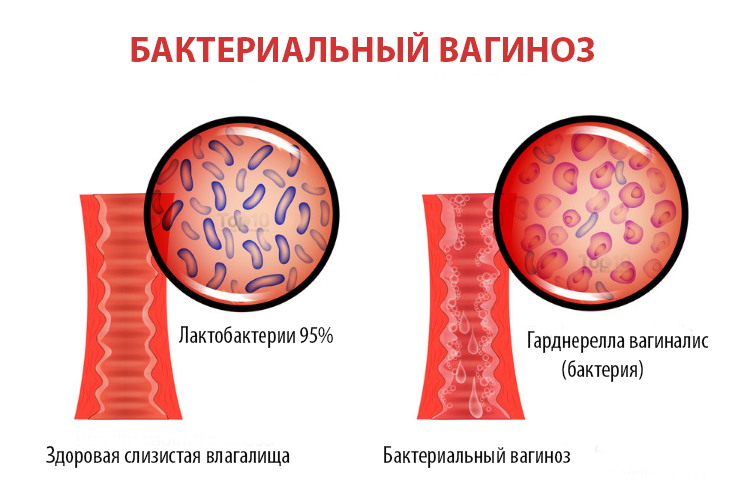
При бактериальном вагинозе выделения после антибиотиков становятся обильными прозрачного или желтого цвета с характерным рыбным запахом. Лечат бактериальный вагиноз антибиотиками: они необходимы, чтобы подавить патогенную микрофлору влагалища. После прохождения курса подобной терапии нормальная микрофлора нуждается в восстановлении. Женщине могут прописывать такие препараты, как «Линекс» и «Бифидумбактерин». Восстанавливают нормальный биоценоз не только во влагалище, но и в кишечнике, поскольку гарднереллы могут высеваться из содержимого прямой кишки и служить источником реколонизации во влагалище. Интравагинально назначают свечи с лактобактериями и рН, характерным для физиологических условий здорового биоценоза влагалища.
Кандидоз
После антибиотикотерапии некоторое время отмечается «микробное опустошение» слизистых оболочек нижних отделов генитального тракта. Все элементы микрофлоры существуют в тесном балансе и образуют биоценоз, при котором имеет место устоявшееся соотношение разных элементов нормальной и условно-патогенной микрофлоры. Выбивание одного звена приводит к дисбалансу этого биоценоза и избыточному разрастанию другого элемента.
Каждый микроб занимает «свое место под солнцем» и является сдерживающим фактором для других микроорганизмов.
Терапия антибиотиками выбивает сразу несколько звеньев (зависит от спектра действия) и к тому же подавляет иммунную систему. Это приводит к разрастанию дрожжевых грибов. Чаще всего активируется гриб Candida albicans, который вызывает кандидоз или молочницу. При этом выделение у женщины становятся густыми, молочно-белого цвета, творожистой консистенции, с хлопьями, пленками, кислым запахом. Эти симптомы сопровождаются сильным зудом и жжением в наружных половых органах и влагалище.
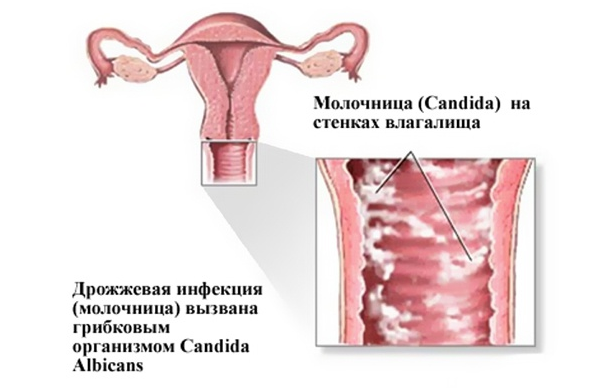
При активной кандидозной инфекции грибок может поражать не только слизистый, но и подслизистый слой, приводя к повреждению сосудов и вызывая изменение характера выделений: при этом кандидоз сопровождается коричневыми выделениями от светло- до темно-коричневого оттенков. Такой цвет обусловлен тем, что дрожжевой грибок постепенно разъедает сосуды подслизистого слоя, не вызывая заметного кровотечения и кровь успевает частично свернуться. Такие явления у девушек сопровождаются мучительными болезненными ощущениями, что принуждает их обратиться к гинекологу.
Постановка диагноза не представляет сложностей. Типичный анамнез, жалобы, результаты гинекологического осмотра сразу приводят врача к правильному выводу. Микроскопия вагинального мазка подтверждает диагноз: на фоне разнообразной микрофлоры определяются нити мицелия и споры гриба. Лечат кандидоз антимикотическими препаратами.
Бессимптомная гонорея
Лечение экстрагенитальной патологии антибиотиками может изменить «расстановку сил» в микрофлоре влагалища. На этом фоне может реактивироваться скрытая инфекция. Это бывает тогда, когда спектр активности используемого антибиотика не включает в множество своих мишеней микробный агент, являющийся причиной половой инфекции. Подобная ситуация, сопровождающаяся лекарственной иммуносупрессией и является оптимальным стартовым условием для возобновления воспалительного процесса возбудителем половой инфекции. Так происходит с гонококками.

Многие люди практикуют самолечение и считают, что они лучше врача знают, как надо лечиться. Источником таких знаний нередко служит интернет. Не проведя должной диагностики, человек «интуитивно» осуществляет выбор препарата, часто не соответствующего по спектру активности данному патогену. Кроме того, при самолечении многие люди не выдерживают необходимый курс терапии и бросают ее после исчезновения неприятных симптомов. Что уж говорить о контрольной проверке излечения, которая осуществляется на протяжении трех менструальных циклов у женщины.
Не учитывается возможность микст-инфекции, когда могут присутствовать два и более патогена, часть которых может не давать никакой симптоматики, но приводить к отдаленным и печальным последствиям, например, бесплодию или раку. Только врач может назначить адекватную терапию, подобрав именно тот антибиотик, который будет актуален для данного возбудителя.
Антибиотикотерапия во время беременности
Бывает, что женщина вступает в беременность, будучи не вполне подготовленной к ней. У нее могут быть не санированные очаги инфекции как генитальной, так и экстрагенитальной локализации. Во время беременности у многих начинается гестационный пиелонефрит. Не обязательно он возникает на фоне хронической инфекции. Дело в том, что увеличенная матка и набухшие вены яичников приводят к компрессии мочеточников, и это вызывает нарушение мочеоттока, расширение чашечно-лоханочной системы почек.
Уростаз создает предпосылки для восходящей инфекции в мочевом тракте.
Нередко во время беременности у женщины наблюдается бактериурия и поднимаясь вверх она вызывает цистит, а затем пиелонефрит. Чаще поражается правая почка из-за декстрапозиции, которую матка приобретает в процессе развития плода. Если начался пиелонефрит, то появляются следующие симптомы:
- протеинурия,
- повышение продуктов азотистого обмена в крови,
- отеки,
- мочевой синдром и др.
В таком случае необходимо срочно начинать терапию антибиотиками. Важным моментом является подбор именно тех препаратов, которые не оказывают тератогенного эффекта на эмбрион и плод. Так, нельзя применять в I триместре беременности «Фуразидин», а «Клотримаксазол» не используют в I и III триместрах. Это правило должно тщательно соблюдаться, чтобы женщина могла родить здорового ребенка.

Во время беременности выделения в I триместре густые, что способствует образованию и поддержанию слизистой пробки, изолирующей плод от внешнего мира. С 13 недели после окончательного формирования плацента начинает выработку большого количества эстрогенов и выделения становятся обильными и более жидкими, их цвет может быть от прозрачного до желтоватого, допускается наличие комочков размером не больше 3 мм, других примесей и включений не должно быть.
Проведение терапии антибиотиками, особенно с учетом физиологической иммуносупрессии беременных женщин, может приводить к нарушению биоценоза влагалища и изменять состояние эндоцервикальной слизи.
Подобные сочетания вызывают у женщины либо вагинальный дисбактериоз, либо реактивацию спящей инфекции в том случае, если спектр активности антибиотика не включает латентно персистирующий патоген. В этом случае могут наблюдаться выделения, схожие с таковыми у небеременных женщин. Проблема заключается только в частых рецидивах таких состояний, в особенности это справедливо для грибковой инфекции – она может обостряться несколько раз в течение беременности.
В зависимости от триместра ее лечат свечами:
- «Пимафуцином».
- «Бетадином».
- «Тержинаном».
Внутрь антимикотические препараты стараются не давать, так как описаны случаи множественных пороков у новорожденных, матери которых принимали антигрибковые препараты во время беременности. Клинических испытаний антимикотических средств на беременных не проводилось и статистически подтвердить предварительные выводы не получается.
Обзор патологии, возникающей на фоне антибиотикотерапии, показывает, что подобное лечение имеет много побочных эффектов и его назначение должно подразумевать заметное превышение пользы от его применения по отношению к тем неблагоприятным эффектам, которые могут вызывать антибиотики. В процессе принятия решения о назначении антибактериального средства врач учитывает множество факторов: беременность, лактация, наличие сопутствующей патологии, актуальность лекарства по спектру действия в отношении данного инфекционного агента. Только практикующий специалист может сделать правильный выбор и добиться удовлетворительного результата. Именно поэтому стоит избегать самолечения и доверить здоровье профессионалу.