
Туберкулёз – заболевание, передающееся воздушно-капельным путём, которое поражает дыхательные пути грудной клетки. Старое название – чахотка. Возбудитель туберкулёза – палочка Коха – был открыт в 1882 году врачом Кохом (откуда и название). Изучает данное заболевание раздел эпидемиологии – фтизиатрия.
Заражение туберкулёзом
Фтизиатрия может предоставить много информации по распространённости заболевания, разновидностях возбудителя, способах, источниках заражения и факторах риска.
Эпидемиология туберкулеза
По данным фтизиатрии в России постоянно падает число больных туберкулёзом. Так если в 2014 году впервые выявленных случаев заражения было 86953, а нормальная заболеваемость – 59,5 пациентов на 100000 человек, то в 2018 уже 65234 и 44,4 % соответственно.
Фтизиатрия собирается к 2021 году выпустить вакцину, создающую пожизненный иммунитет.

Однако повода для преждевременной радости нет, так как появляются новые тревожные симптомы. В частности фтизиатрия указывает, что туберкулёз легких стал проявлять устойчивость к лекарственным препаратам. К тому же в последнее время диагноз сочетается с ВИЧ-инфекцией.
Кроме того, изменился социальный статус пациентов. Теперь это не только бездомные и старики, но также молодые, семейные и обеспеченные люди. По данным фтизиатрии, всё это является результатом ухудшения условий труда, реформ трудового закона и мирового кризиса 2008 года.
Возбудитель туберкулеза
Фтизиатрия выявляет 2 разновидности палочки Коха, которые действительно опасны для людей:
- Mycobacterium tuberculosis hominis. Заражает преимущественно человека, передаётся к нему воздушно-капельным путём. Есть вероятность подцепить через одежду, полотенца, предметы гигиены, поцелуи, посуду и игрушки. Есть случаи передачи возбудителя через плаценту. Данный тип поражает в основном лёгкие.
- Mycobacterium tuberculosis bovis. Поражает крупный рогатый скот, но им может заразиться и человек. Основной способ распространения – с пищей. Впрочем, для реального заражения нужно употребить значительное число микобактерий. Поражает преимущественно органы брюшной полости.
Однако фтизиатрия указывает на несколько слабых мест возбудителя:
- он мгновенно погибает под действием ультрафиолета,
- быстро разрушается под действием хлорсодержащих моющих веществ,
- плохо переносит тепло.
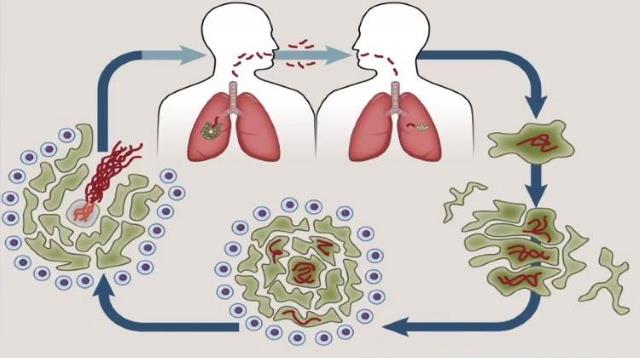
Способы и источники заражения
Главным источником заражения является больной человек. Вероятность передачи зависит от количества откашливаемых микобактерий, то есть от стадии болезни (диссеминированная или фиброзно-кавернозная) и объема поражённых лёгких, количества мокроты.
Фтизиатрия указывает на следующие основные способы распространения микобактерии:
- Воздушно-капельный путь через лёгкие. Составляет до 95% всех случаев. При дыхании, кашле и чихании микобактерии разлетаются по помещению в радиусе 2-9 метров, при этом в воздухе висит около миллиона возбудителей.
- Контактный способ. Составляет 2% от всех случаев. В группе риска по этому виду заражения находится медицинский персонал отделений фтизиатрии: врачи, медсёстры, хирурги. Предметом для переноса могут быть личные вещи, посуда.
- Внутриутробный способ. Данный тип передачи возбудителя составляет 2% всех случаев. Палочка Коха в этом случае попадает в плод через плаценту. Нередко приводит к аборту.
- С пищей или алиментарный способ инфицирования. Наиболее редкий способ и составляет всего 1% от всех случаев. Во-первых, для заражения необходимо очень высокое содержание микобактерий в пище. Во-вторых, для проникновения возбудителя необходимо повреждение в слизистой оболочке – язва желудка или двенадцатиперстной кишки.
Факторы риска
Фтизиатрия указывает на то, что сильно увеличивают вероятность заражения следующие факторы:
- длительный контакт с больным туберкулёзом,
- отсутствие вентиляции,
- недостаток солнечного света,
- заболевания дыхательной системы,
- язва желудка или двенадцатиперстной кишки,
- заболевания, угнетающие иммунитет: ВИЧ или СПИД,
- работа или проживание в сырых, холодных местах,
- употребление алкоголя и наркотиков,
- работа или проживание в больших коллективах: казармах, тюрьмах.

Лёгочные формы туберкулёза
Фтизиатрия выявляет следующие симптомы туберкулёза лёгких при осмотре и сборе анамнеза:
- Длительный кашель. Он может быть сухим или влажным, а также исчезать и появляться на длительное время. Заподозрить туберкулёз необходимо, если кашель у больного продолжается более 3 недель.
- Кровохаркание. При туберкулёзе мокрота имеет розовый или красный цвет.
- Боли в грудной клетке. Они возникают из-за поражения плеврального листка под лёгким или по причине заражения внутригрудных лимфатических узлов. Боль резкая, наблюдается при кашле и чихании под рёбрами или сзади в области между лопатками.
- Признаки системной интоксикации. В частности слабость, тошнота, потливость. Больной постепенно теряет вес, у него отсутствует аппетит и интерес к жизни. Иногда наблюдается тахикардия, лихорадка и головные боли.
- Отдышка. Появляется на поздних стадиях или при быстром развитии туберкулёза, когда поражается значительная доля лёгких, из-за чего снижается их способность при дыхании забирать кислород и отдавать углекислый газ.
- Лихорадка. Температура тела повышается умеренно или сильно. Иногда она вообще нормальная. Перепады температуры могут наблюдаться в течение дня или нескольких суток. Нередко повышение обнаруживается в результате стресса или физических нагрузок.
- Во время пальпации выявляется увеличение шейных, подмышечных и паховых лимфоузлов при их безболезненности. Если происходит вовлечении в патологический процесс плевры наблюдается боль в рёбрах. При хронической форме всегда пальпируется атрофия мышц грудной клетки на поражённой стороне.
- При перкуссии , простукивание грудной клетки, слышны умеренные изменения в поражённой зоне. Звук может стать глухим при инфильтрации и разрастании соединительной ткани. И наоборот, он способен стать звонким при наличии крупных полостей.
- При аускультации посторонние шумы иногда не слышны, так как воздух в таких случаях при дыхании не проникает в поражённый бронх. Но часто можно обнаружить шум трения плевры, влажные хрипы различных типов, амфорическое дыхание.
Все вышеперечисленные симптомы могут сильно варьироваться по своей интенсивности, а также вообще отсутствовать. Всё это зависит от формы туберкулеза и степени его развития.
Первичный туберкулез
В клинической практике встречается крайне редко (1% всех случаев), так как ярко выраженных симптомов на этой стадии нет. На данном этапе микобактерии содержатся в лимфатической системе и лимфоузлах. При достаточно высокой резистентности организма заболевание может пройти самостоятельно.
Основные симптомы этой формы поражения лёгких следующие:
- периодическое умеренное повышение температуры (во второй половине суток),
- вялость, апатия,
- потеря аппетита,
- отставание в росте и развитии (у детей),
- задержка или прекращение менструации,
- лимфоузлы увеличенные, безболезненные, подвижные, упругие, эластичные,
- дыхание нормальное,
- если пальпировать грудную клетку, то боли не будет,
- кашель нередко отсутствует.
Диссеминированный туберкулёз
Ещё его называют рассеянным. Обычно является следствием первичного туберкулёза, когда заболевание плохо лечили или терапии не было совсем. При этой форме в лёгком образуются на симметричных участках множественные мелкие очаги, они локализуются в верхних долях.
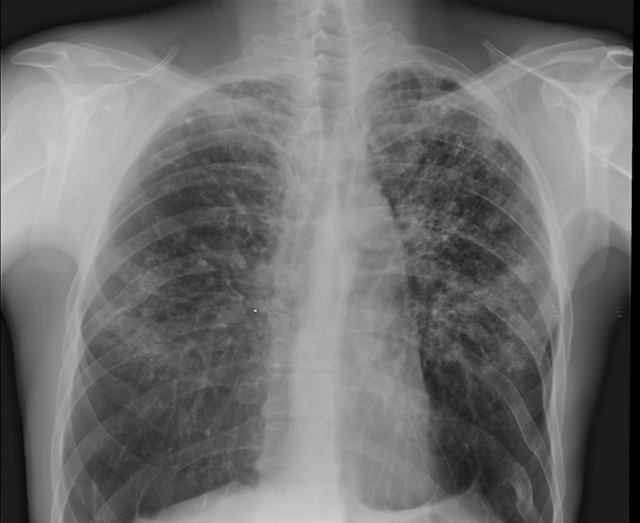
Симптомы при диссеминированном туберкулезе различаются по скорости течения:
- Острая форма. Развивается за несколько дней, достигая пика на 7-10 сутки. Сначала появляется апатия, слабость, пропадает аппетит. Температура тела достигает 38-39оС. наблюдается отдышка и сухой кашель
- Подострая форма. Развивается в течение нескольких недель. Ярким отличием является нормальное психоэмоциональное состояние больного при наличии объективных признаков, вроде хрипов, укорочения звука на симметричных участках при перкуссии. При пальпации наблюдается болезненность.
- Хроническая форма. При рецидиве наблюдаются хрипы, сухой кашель, при ремиссии симптомы отсутствуют. Постоянным признаком является отдышка при дыхании. Возможны системные эндокринные, вегетативные и нервные расстройства.
Важным дифференциальным признаком всех форм являются множественные мелкие очаги туберкулеза на симметричных участках при рентгене грудной клетки.
Очаговый туберкулез
Характеризуется образованием изолированных областей, внутри которых находится гниющий воспалительный субстрат, а вокруг располагается соединительнотканный кокон. Данные очаги локализуются на симметричных участках верхней доли лёгкого.
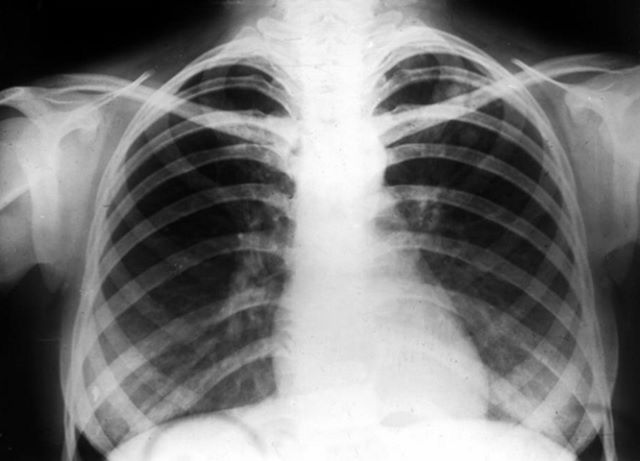
Характерными симптомами заболевания являются:
- укорочение звука при перкуссии,
- слабость, апатия,
- у больного пропадает аппетит,
- кашель с мокротой,
- иногда кровохарканье,
- рёбра и лимфоузлы безболезненны,
- при аускультации – сухие хрипы над поражённой областью,
- на рентгене видны точечные поражения с чёткими границами до 12 мм в диаметре.
Инфильтративный туберкулез
Инфильтративный туберкулез легких у больных выявляют чаще всего, его доля составляет до 65-75%. Обычно является следствием очаговой формы, когда микобактерии выходят за соединительнотканный барьер, что приводит к расширению области поражения. Инфильтраты чаще появляются у верхней доли лёгкого. Все симптомы заболевания постоянно усиливаются и ослабевают, что связано с периодическим вскрытием и зарастанием новых и старых очагов.
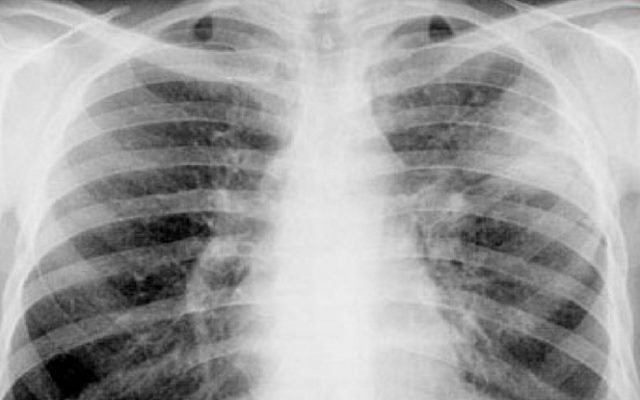
Инфильтративный туберкулез легких при анамнезе и осмотре отличается симптомами:
- отмечается повышенная утомляемость, слабость,
- периодически умеренно повышается температура тела,
- кашель с небольшим количеством мокроты,
- иногда наблюдается кровохарканье,
- пальпируется увеличение лимфоузлов, но они безболезненны,
- при дыхании слышны хрипы,
- укорачивается звук при перкуссии,
- при пальпации или дыхании иногда присутствует боль между рёбер,
- на рентгене видны облаковидные поражения до 1,5 см с размытыми границами,
- очаги иногда располагаются на симметричных участках.
Инфильтративный туберкулез легких грудной клетки при успешном лечении может привести либо к полному рассасыванию очагов, либо к их рассасыванию с замещением на соединительную ткань. При неудачном лечении, низком иммунитете или отсутствии терапии заболевание приводит к фиброзно-кавернозной форме или к казеозной пневмонии.
Фиброзно-кавернозный туберкулез
Эта форма характеризуется образованием крупных полостей в лёгких (каверн), которая ограничена от остальной ткани многослойной стенкой. Это более тяжёлая форма заболевания с ярко выраженными симптомами. Каверна является регулярным источником микобактерий, из-за чего заболевание нередко имеет волнообразный характер. Выявляется у 8-10% больных.
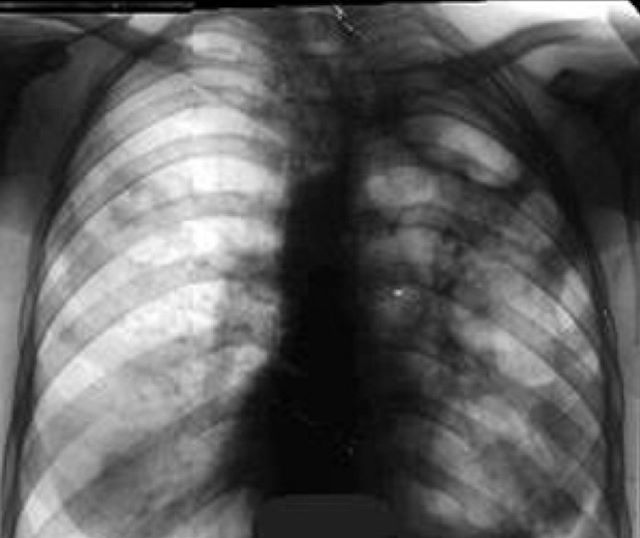
Фиброзно-кавернозный туберкулез грудной клетки отличается следующими симптомами:
- укорочение звука при перкуссии,
- сильная слабость, апатия,
- отсутствие аппетита,
- кашель с мокротой,
- иногда кровохарканье,
- может наблюдаться деформация грудной клетки,
- мышцы и лимфоузлы при пальпации обычно безболезненны,
- повышение температуры тела,
- при аускультации – влажные хрипы под поражённой областью,
- на рентгене виден крупный очаг с плотной границей.
Клиническая картина меняется волнообразно. В стадию ремиссии симптомы могут быть умеренными или отсутствовать вовсе.
При рецидиве все признаки развиваются стремительно, состояние больного быстро ухудшается.
Внелегочные формы туберкулеза
Крайне редко, но всё же встречаются внелегочные формы заболевания с поражением:
- Костей. С возникновением остеопороза, искривлением костей, вывихами, переломами.
- Мочевыделительной системы. С развитием мочекаменной болезни, пиелонефрита.
- Кишечника. С появлением дисбактериоза, изъязвлением кишечной стенки, гастритом, панкреатитом, энтероколитом. Болью при пальпации.
- Половой системы. Сопровождается нарушением мочеиспускания, кровью в моче, бесплодием.
- Нервной системы. Характеризуется головными болями, ригидностью затылочных мышц.
- Кожи. С образованием язв, бородавок, шанкров, которые безболезненны при пальпации.
Диагностика туберкулёза
Диагностика проводится по следующему алгоритму:
- Собирается анамнез. При этом устанавливаются общие жалобы: умеренный длительный кашель, мокрота, боли в груди, кровохарканье. В анамнезе также устанавливают социальное положение, наличие предрасполагающих факторов человека.
- Осмотр. В этот момент пальпируются лимфоузлы. Устанавливается, нормальная или повышенная у пациента температура. Проводится аускультация, устанавливается наличие шумов. Отмечается уменьшение звука при перкуссии. Также пальпируются мышцы, устанавливается наличие болевого синдрома или их безболезненность.
- Делается рентген, КТ и МРТ. На этом этапе определяют форму туберкулёза, поражённую область, распространённость патологии, тяжесть заболевания, его стадию. Эти методы исследования также позволят отделить туберкулёз от рака лёгких.
- Лабораторный анализ мокроты. Устанавливается штамм возбудителя, его устойчивость к препаратам, количество в единице мокроты. В последующем по мере лечения это исследование повторяется многократно для установления того, как микобактерии реагируют на терапию, как проходит выздоровление.
Лечение туберкулёза
Лечение состоит в том, чтобы планомерно уничтожать микобактерии специальными препаратами, а также создать для больного наиболее благоприятные микроклиматические условия, сбалансированную диету.
Все средства делятся на 2 линии. Каждая из групп имеет свои особенности:
- Препараты первой линии. Сюда относятся таблетки: Изониазид, Пиразинамид, Этамбутол, Рифампицин. Кроме того, в данную линию входит раствор стрептомицина для внутривенных инъекций. Это распространённые и простые в производстве лекарства, известные ещё с 50-ых годов.
- Препараты второй линии. Сюда относятся таблетки Протионамид, Этионамид, Циклосерин, а также растворы Амикацин, Канамицин. К лекарствам второй линии прибегают, когда препараты первой оказываются не эффективными.
Вне зависимости от выбранной линии, лечение проходит в 2 этапа:
- Интенсивная стадия. Занимает 2-3 месяца. Её задача – ударить по заболеванию, чтобы убить активные микобактерии, вызвать немедленное улучшение, минимизировать вероятность передачи туберкулеза другим людям. Для этих целей используется сразу несколько препаратов. Данный этап проходит в стационаре.
- Продолжительная стадия. Продолжительность – от полугода до года. На этом этапе количество химических веществ постепенно снижают, но по-прежнему используется несколько препаратов. Задача этого этапа – уничтожить скрытые и устойчивые микобактерии, обеспечить гарантированное отсутствие возбудителей.

Вторую стадию нужно продолжать минимум полгода, даже если состояние уже нормальное, безболезненное и симптомов не наблюдается.
Профилактика туберкулёза
Главным мероприятием по профилактике является диагностика с помощью пробы Манту и флюорография. Используется вакцинация детей в 2 месяца сывороткой БЦЖ. Противопоказанием для вакцинации являются заболевания органов дыхания, аллергии.
Если статья была полезной, поделитесь ей в социальных сетях, что бы и другие люди могли больше узнать об этой болезни.
