Не многие знают, что причиной ряда эндокринных нарушений часто становятся патологии паращитовидных желез, которые проявляются специфическими симптомами заболеваний как у женщин, так и у мужчин.
Небольшие эндокринные образования были не известны науке до начала XX столетия.
Железы выполняют ряд серьезных функций, их неправильная работа , дисфункция паращитовидных желез , может привести к летальному исходу.
Что такое паращитовидка, где она находится?
Околощитовидные железы, которые называются еще паращитовидными, находятся на задней стенке щитовидки. По размеру они напоминают небольшие зернышки.
У каждого человека их количество обусловлено наследственностью: их может быть от 2 до 12, весом по 130 мг.
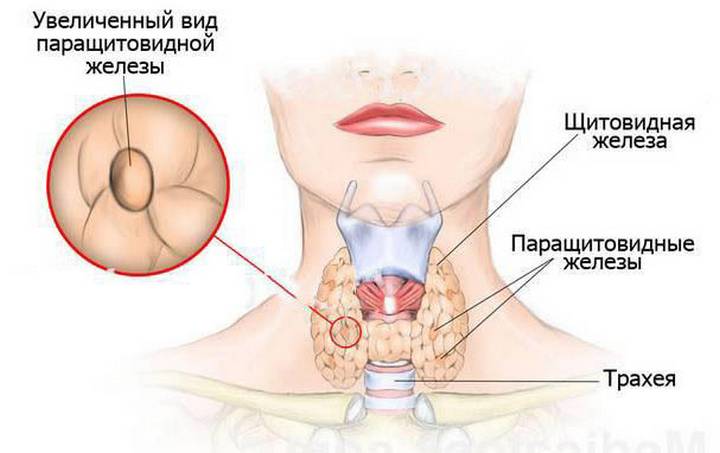
Морфологически клетки разделяются на два вида, в одних из которых продуцируется гормон околощитовидной железы под названием «паратгормон». Назначение второго типа клеток не известно.
Функции паращитовидки
Гормоны паращитовидной железы называют паратгормонами. Они отвечают за контроль фосфорно-кальциевого обмена в организме человека.
В метаболизме участвуют два соединения кальция: его кристаллы и соли. В активном состоянии кальций находится только в соединении с фосфором: его количество составляет 1% от общей массы. Количество активных ионов кальция постоянно регулируется кальцитонином и паратгормоном.
Кальций играет важную роль в организме человека. Прежде всего он участвует в следующих процессах:
- формирование костной ткани,
- работа нервной системы,
- сократительная способность мышечной ткани,
- свертывание крови.
Организм постоянно теряет некоторое количество этого микроэлемента, и поэтому в крови его концентрация нуждается в корректировке.
Чтобы уровень его оставался в пределах нормы, необходимо воздействие следующих активных веществ:
- ПТГ, который повышает количество кальция в крови и снижает уровень фосфора.
- Кальцитонина, который снижает количество кальция в крови.
- Витамин D, который влияет на повышение концентрации кальция в крови.
Действие паратгормона направлено при этом на несколько систем организма:
- Рассасывает костную ткань, за счет чего кальций высвобождается и попадает в кровь.
- Выводит через почки фосфаты и усиливает всасываемость кальция.
- Повышает количество выводимого натрия и калия и уменьшает вывод магния.
- Превращает витамин D в активную форму.
- В тонком кишечнике увеличивает всасываемость ионов кальция.
Принцип действия кальцитонина направлен на противоположное действие, которое оказывают гормоны паращитовидной железы.
При повышении микроэлементов в крови более 2,6 ммоль/л, гормон щитовидки начинает снижать их концентрацию и увеличивает всасываемость в кости.
Факт! Большую роль в метаболизме минеральных веществ играют гормоны надпочечников, а также половые гормоны.
Какие болезни бывают?
Заболевания паращитовидной железы делятся на несколько групп:
- Гиперфункция.
- Гипофункция паращитовидной железы.
- Невосприимчивости тканей к гормонам паращитовидной железы.
Факторами, которые предрасполагают к возникновению вышеперечисленного, появляется патология паращитовидных желез:
- Генетические мутации в развитии щитовидной и паращитовидной желез.
- Проведение операций по удалению желез.
- Увеличение паращитовидной железы.
- Снижение или увеличение синтеза кальцитонина.
- Аутоиммунные реакции тканей организма к воздействию на них ПТГ.
При возникновении небольшого нарушения секреции одного гормона может начаться цепная реакция на нарушение работы всех желез эндокринной системы. Важно вовремя выявить недостаточность или избыток ПТГ и предотвратить другие болезни.
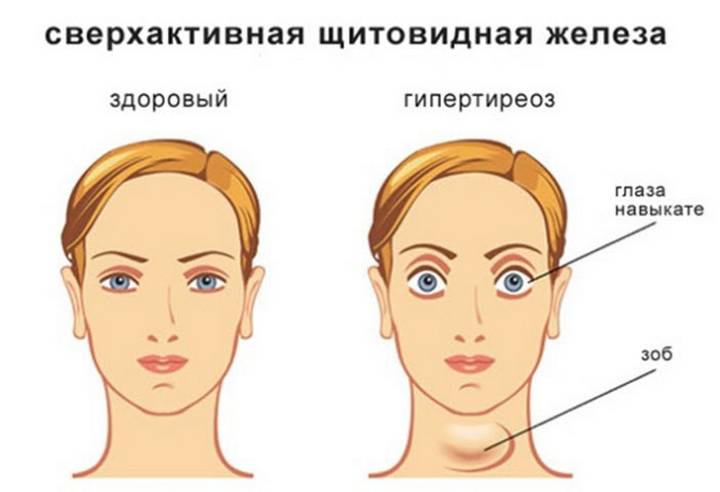
Симптомы гиперфункции
Если околощитовидные железы начинают продуцировать избыточное количество активного вещества, то у человека начинаются следующие проявления:
- болезни зубов, проявление их хрупкости,
- слабость в мышцах,
- самопроизвольные переломы костей,
- боли в спине, пояснице,
- диспепсические расстройства, язвы ЖКТ,
- стенокардия и гипертония,
- поражение почек.
Одними из первых признаков, которые требуют дополнительного уточнения, становятся облысение и появление хрупкости ногтей. У женщин симптомом нарушения работы железы может стать исчезновение менструального цикла.
Внимание! Цвет мочи при возникновении избыточности ПТГ меняется, она становится белой.
Причины гиперпаратиреоза
Факторами, приводящими к гиперпаратиреозу паращитовидной железы, которые сопровождаются избытком паратгормона, становятся такие проявления:
- гиперплазия паращитовидной железы,
- доброкачественное новообразование,
- злокачественная опухоль,
- недостаточность функции почек,
- нарушения в работе кишечника,
- использование противосудорожных препаратов.
Опухолевые новообразования , это аденома или киста паращитовидной железы. Они часто бывают гормонально активными, что сказывается на работе эндокринного органа.
Симптомы гиперфункции
Уменьшение концентрации ПТГ обладает следующей симптоматикой:
- судорогами или онемениями,
- чувством холода в конечностях,
- кожными высыпаниями,
- жидким стулом,
- воспалением оболочки глаза,
- тахикардией.
У детей начинается сильная задержка эмоционального и интеллектуального развития.
Причины гипопаратиреоза
Существует несколько причин возникновения болезни паращитовидной железы, которая называется гипопаратиреоз:
- полное удаление,
- частичное удаление,
- врожденные аномалии,
- травмы шеи или головы,
- нарушение метаболизма витамина D,
- радиоактивное излучение,
- расстройства в работе кишечника.
При восстановлении нарушения функции паращитовидной железы в этом случае может понадобиться гормонозаместительная терапия, без которой человек обречен на летальный исход.
Паращитовидные железы , диагностика
Диагностические мероприятия по установлению причин нарушения работы паращитовидки заключаются в следующем:
- гормональное исследование крови,
- анализ мочи на кальций,
- обследование железы на УЗИ,
- сцинтиграфия паращитовидных желез,
- рентгенография.
При подозрении на опухоль проводится сцинтография с использованием контрастного вещества.
Анализы на гормоны
Эндокринолог может назначить следующие исследования биологических жидкостей:
- общая концентрация Ca в сыворотке крови,
- количество ионов Са в сыворотке крови,
- присутствие Са в моче,
- анализ на паратгормон,
- скрининг остеокальцина.
Получив результаты комплексно, можно составить общую картину нарушений в паращитовидке.
Методы лечения
Лечение паращитовидной железы по своим способам будет разным при гипо- или гиперфункции. Гипопаратиреоз лечится следующим путем:
- проведением активной витаминной терапии,
- использование успокоительных и расслабляющих средств,
- специальная диета с повышенным содержанием Са и Mg,
- санаторно-курортное лечение,
- использование УФ-излучения,
- прием синтетических гормонов.
Гормональная терапия проводится в некоторых случаях пожизненно.
Важно! В профилактике гипопаратиреоза большую роль играет витамин D, который улучшает метаболизм Са и снижает риск нарушений в паращитовидке.
Про гиперпаратиреозе проводят следующую терапию:
- операция по удалению паращитовидной железы,
- операция по удалению опухоли,
- лечение медикаментами.
В течение хирургического вмешательства проводится осмотр и оценка всех желез, которые называются околощитовидными.
Принимается решение о частичном или полном удалении паращитовидной железы.
Терапия гиперпаратиреоза без операции невозможна.
Возможна ли пересадка тканей?
Для лечения патологий эндокринной системы применяется пересадка щитовидной железы, а также паращитовидки. В некоторых случаях ткани донора пересаживаются частично.
Но по разработкам белорусских ученых производится вживление эндокринной ткани в полость сосудов сердечной мышцы, где они лучше всего приживаются.
Проводятся с успехом трансплантации клеток, а не всей ткани. Этот метод обладает преимуществами в легкости процедуры вживления и в отсутствии отторжения.
Операция может проводиться путем простой инъекции.
