Сепсис – это патогенетическая системная реакция организма, развивающаяся на внедрение инфекционного агента в результате генерализации воспалительного инфекционного процесса на фоне резкого снижения функциональности иммунной системы. Заболевание протекает тяжело, характеризуется быстрым прогрессированием.
В прошлом летальный исход при сепсисе составлял 80% от всех случаев, благодаря современным возможностям медицины, летальность удалось существенно снизить, однако, и сейчас патология часто осложняется, и приводит к инвалидности, а в некоторых случаях к летальному исходу.
Что это такое?
Сепсисом считается общее заражение организма, в ходе которого инфекция распространяется по организму током крови. При сепсисе воспаление наблюдается не в отельном органе, а во всем организме.
 Чаще всего сепсис развивается как осложнение местного воспалительного процесса – менингит, пневмония, плеврит, лимфаденит, флегмона, фурункул, абсцесс и так далее. В некоторых случаях заболевание возникает в результате травмы, хирургического вмешательства и прочего.
Чаще всего сепсис развивается как осложнение местного воспалительного процесса – менингит, пневмония, плеврит, лимфаденит, флегмона, фурункул, абсцесс и так далее. В некоторых случаях заболевание возникает в результате травмы, хирургического вмешательства и прочего.
Важно понимать, что развитие сепсиса возможно в том случае, когда защитные силы организма истощены за счет долгой борьбы с затянувшимся первичным воспалительным процессом. Очень часто причиной сепсиса становится неправильное или запоздалое лечение первичного воспаления.
Возбудителями сепсиса могут быть различные микроорганизмы бактериальной природы – кишечная палочка, стафилококки, стрептококки, пневмококки, энтерококки, менингококки, сальмонеллы, а также грибковые микроорганизмы.
Важно! Госпитализация при сепсисе – обязательное мероприятие, лечение проводится в палате интенсивной терапии или в хирургическом отделении.
В отличие от других инфекционных процессов, для сепсиса характерно:
- Наличие первичного очага, который должен иметь тесную связь с кровеносными или лимфатическими сосудами.
- Возбудитель должен несколько раз проникать в кровяное русло, этот процесс называется септицимией.
- Формирование вторичных очагов воспаления, где возбудитель активно размножается и снова проникает в кровь – септикопиемия.
- Организм не в состоянии дать должный иммунный ответ на инфекцию, и не может активизировать ткани и клетки против возбудителей.
Далее рассмотрим в статье классификацию, этиологию и патогенез болезни, а также клинику проявленной формы, методы лечения и другие нюансы.
Классификация и фото проявлений заболевания
Существуют разные формы сепсиса. В зависимости от возбудителя выделяют:
- стафилококковый,
- менингококковый,
- стрептококковый,
- пневмококковый,
- колибациллярный,
- анаэробный,
- синегнойный.
По формам сепсис делится на:
- Молниеносный – характеризуется бурным началом заболевания, тяжелым течением и часто неблагоприятным прогнозом. Развивается патология за 1-2 суток. Если в первые несколько часов больному не будет оказана квалифицированная медицинская помощь, он погибнет.
- Острый – развитие заболевания происходит в течение недели.
- Подострый – в этом случае течение болезни выражено не так ярко, и может затягиваться до 3 месяцев и дольше.
- Хронический сепсис – длительное течение – до года.
- Рецидивирующий – смена периодов полного здоровья и обострения заболевания.
 В зависимости от места проникновения патологического агента и исходного очага воспаления, сепсис классифицируется на:
В зависимости от места проникновения патологического агента и исходного очага воспаления, сепсис классифицируется на:
- Хирургический – его источник гноеродные процессы в закрытых и открытых ранах, а также осложнения внутренних и наружных гнойников.
- Послеоперационный – развивается в результате нарушения асептики в ходе операционных мероприятий.
- Акушерско-гинекологический – следствие осложненных родов и операционных вмешательств на женские половые органы. Такая патология протекает в очень тяжелых формах после выкидышей и подпольных абортов.
- Урологический сепсис – инфекция развивается в органах мочеполовой системы – уретрит, цистит, простатит, бартолинит. В этом случае воспалительные и гнойные очаги в обязательном порядке имеются в мочевом пузыре.
- Отогенный – осложнение гнойного отита. Эта форма часто провоцирует распространение инфекции на мозговые оболочки, и становится причиной менингита.
- Риногенный – редкая разновидность сепсиса, возникает тогда, когда первичный очаг гнойного воспаления находится в околоносовых и носовых пазухах.
- Кожный – очаги первичного инфицирования находятся на коже.
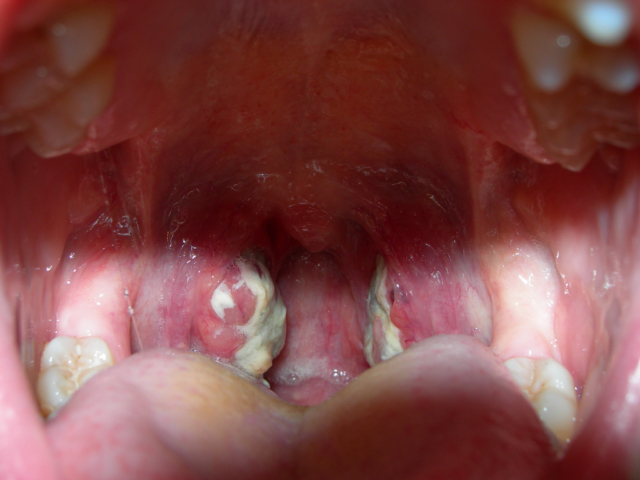
- Оральный – первичные очаги располагаются в ротовой полости, развивается как осложнение пульпитов, остеомиелита, заглоточных абсцессов и так далее.
- Криптогенный – первичный очаг неизвестен или не выявлен.
Внимание! Необходимо обязательно найти «входные ворота» или первичный очаг воспаления, только в этом случае можно проводить наиболее адекватную терапию.
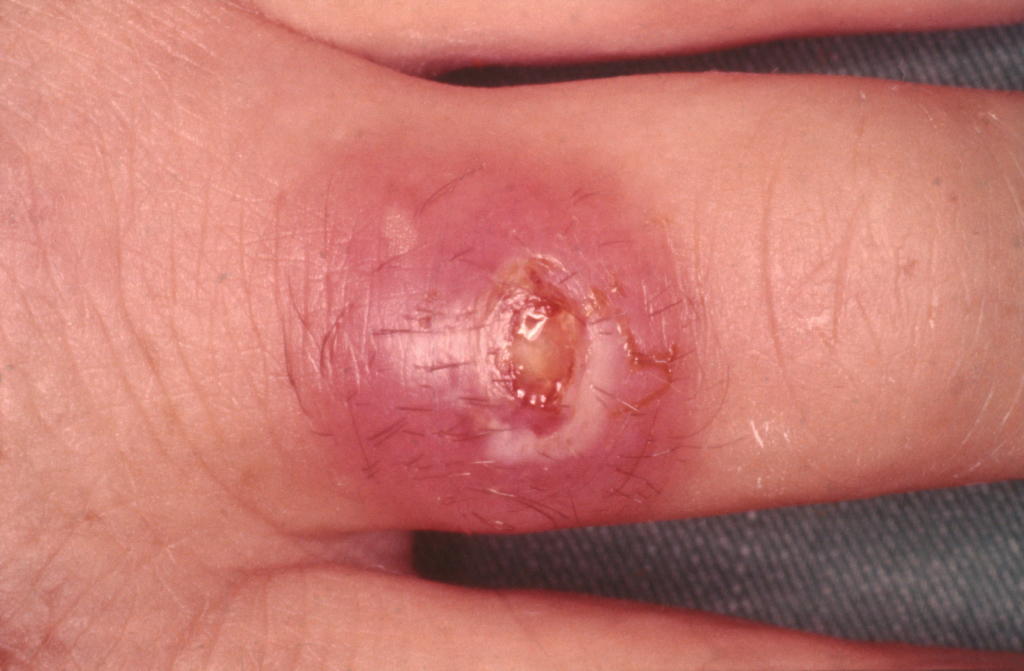
Далее на фото можно увидеть признаки проявления заболевания у взрослых и детей на коже:
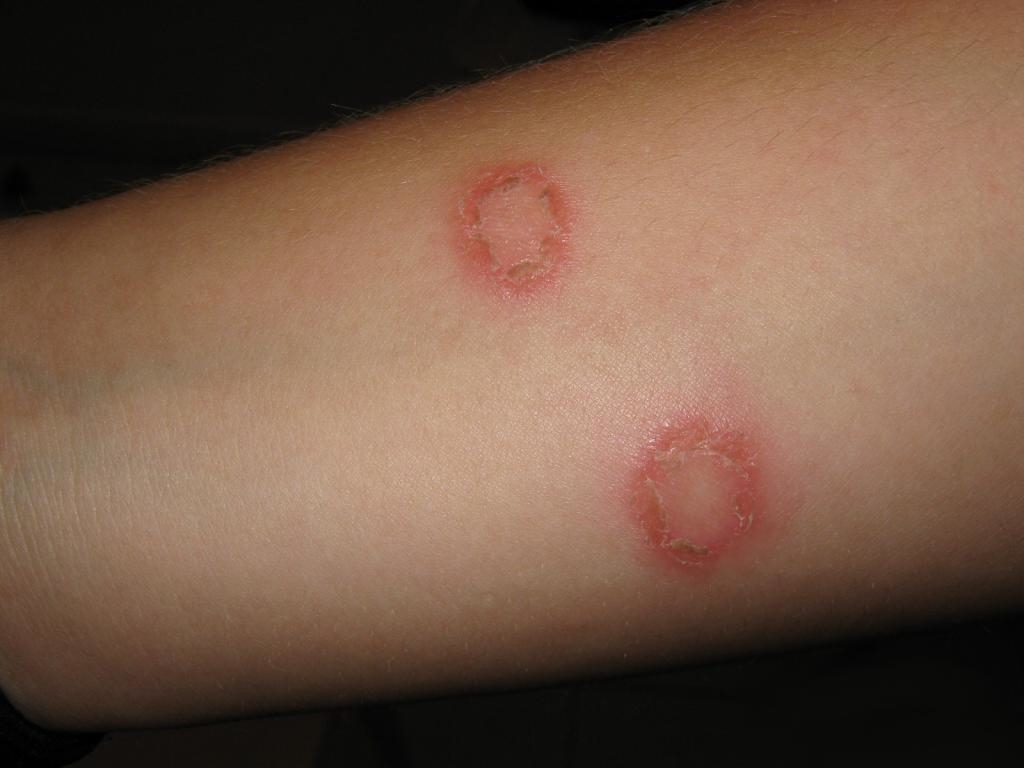
При сепсисе процесс гниения постоянно прогрессирует:
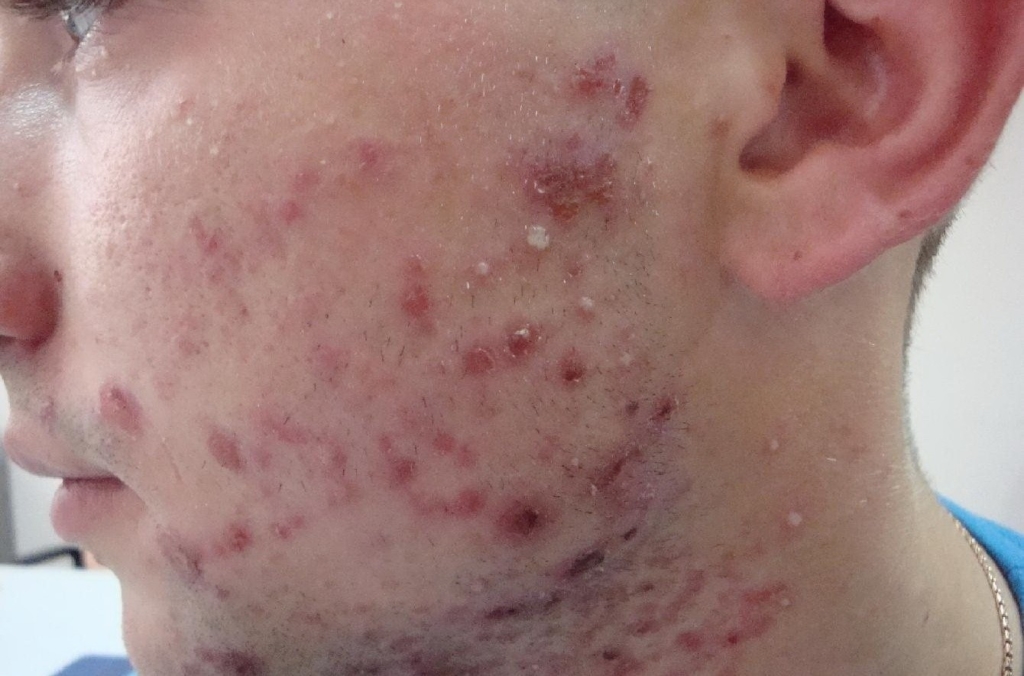
Неудачно вырванный заусенец может стать причиной развития сепсиса:
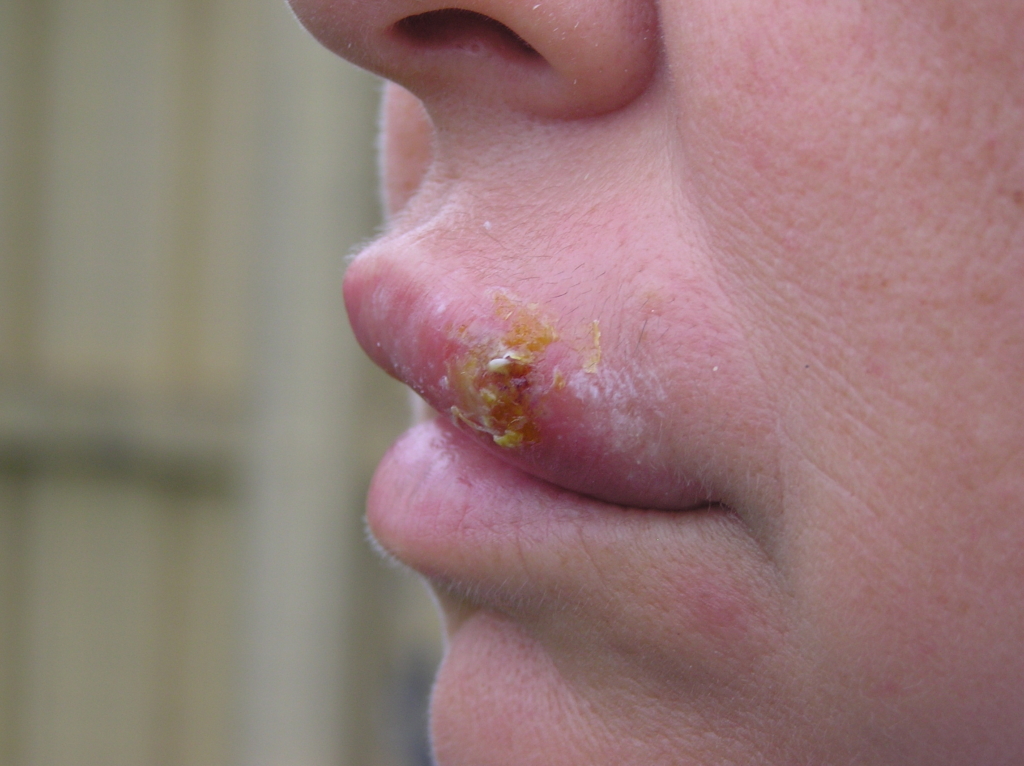
Иногда это происходит на губах:
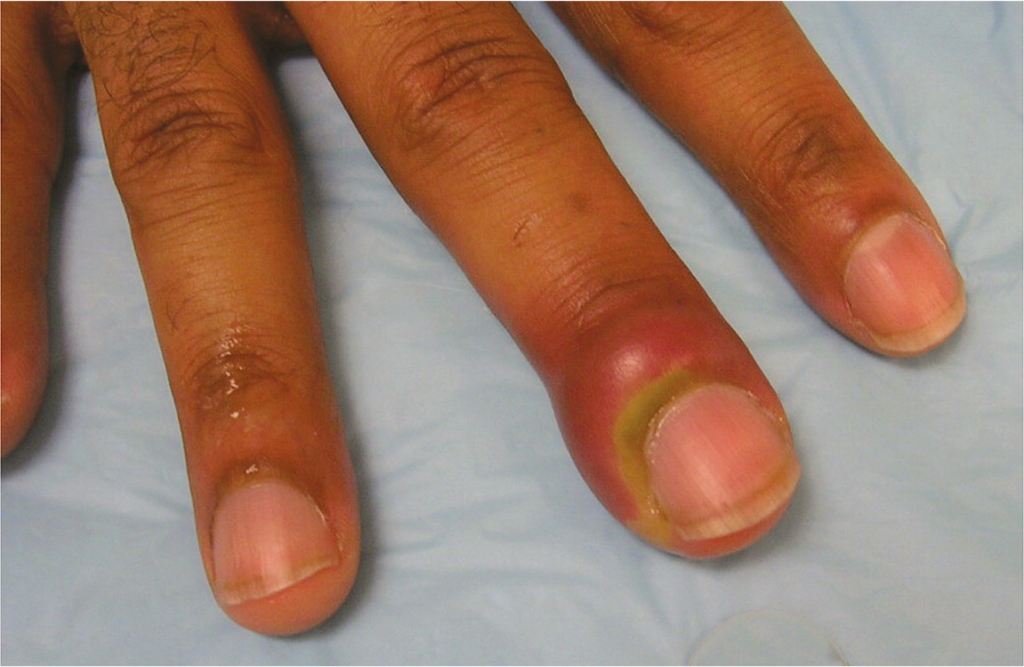
Зияющая гнойная рана на руке, ни что иное как запущенный сепсис:
У детей сепсис может выглядеть так:
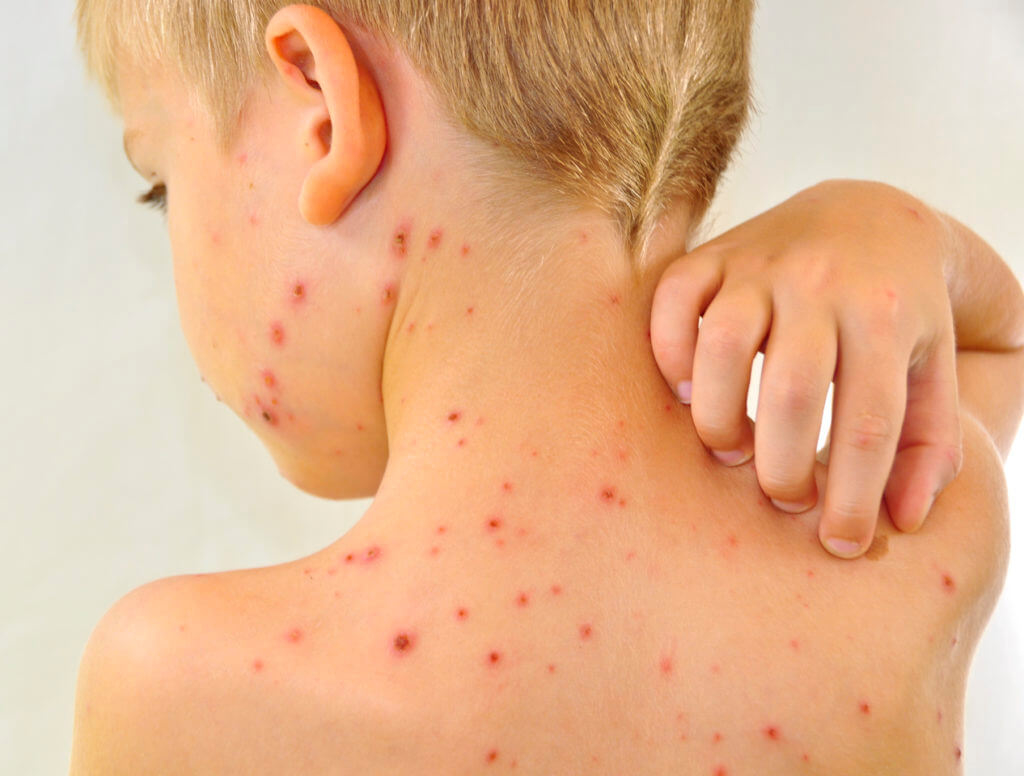
Или так: 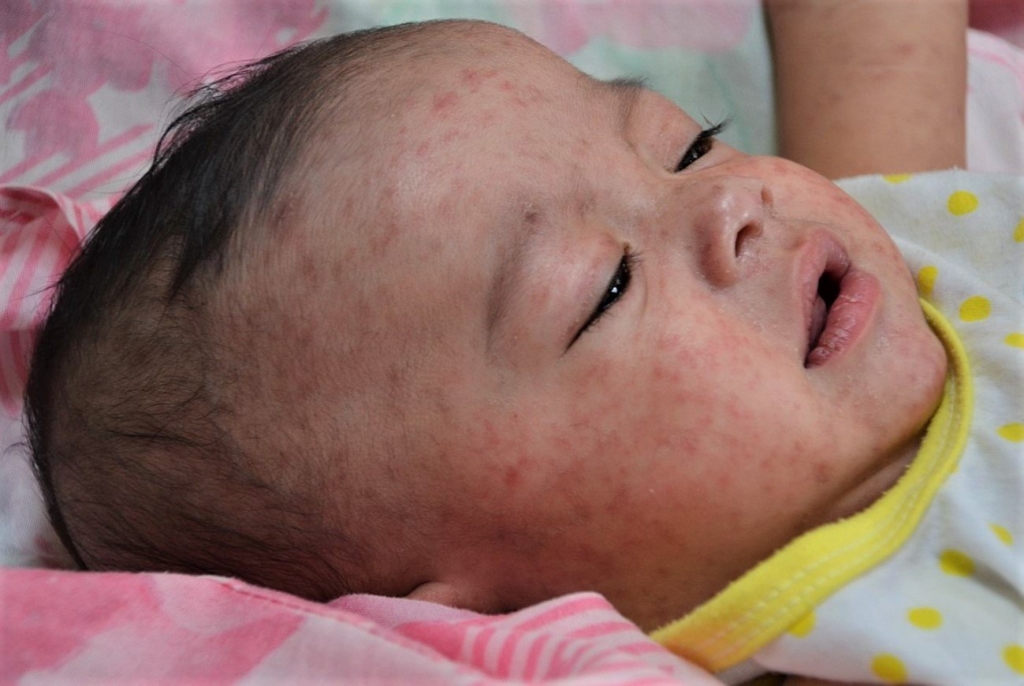
Причины возникновения
Разберем, какова совокупность процессов, определяющих возникновение, течение и исход недуга. Итак, развитию сепсиса способствует:
- Игнорирование правил асептики и антисептики при оперативных вмешательствах или обработках гнойных ран.
- Ошибка в назначении лекарственных препаратов, в частности антибиотиков.
- Расстройства иммунной системы.
- Прогрессирование развития инфекции, устойчивой к антибактериальным средствам.
Болезни, которые могут вызвать развитие этого недуга
Основными патологиями, которые могут привести к септическому состоянию являются:
- раны и гнойные кожные процессы,
- тяжелая форма ангины,
- остеомиелит,
- гнойный отит,
- инфицирование во время абортов и родов,
- ВИЧ-инфекция,
- обширные ожоги,
- инфекции мочевыделительной системы,
- инфекции брюшной полости – перитонит,
- пневмония и прочие гнойные процессы в легких,
- внутрибольничная инфекция.
 Рассмотрим также, какие бывают наиболее частые причины развития сепсиса у новорожденных детей. В стенах родильного дома инфекция в организм малыша может попасть следующим образом:
Рассмотрим также, какие бывают наиболее частые причины развития сепсиса у новорожденных детей. В стенах родильного дома инфекция в организм малыша может попасть следующим образом:
- внутриутробно или в процессе родов,
- через пуповину или повреждение кожи и слизистой,
- через кровь матери во время родов.
Ребенок во время родов теряет очень много сил и энергии, естественно его организм подвергается стрессу, в результате чего становится крайне уязвимым к инфекциям любого рода.
Какие симптомы и признаки характерны для недуга?
Симптомы сепсиса зависят от того в какой форме протекает данная патология. Но всегда имеется:
- температура тела выше 38 градусов или ниже 36 градусов,
- учащенное дыхание и сердцебиение.
У взрослых мужчин и женщин
Молниеносный сепсис у взрослых протекает при наличии следующих признаков:
- озноб,
- лихорадка,
- тяжелая интоксикация,
- резкое падение артериального давления,
- цианоз.
Вторичные очаги воспаления в этой форме отсутствуют.
При остром сепсисе наблюдается:
- внезапное повышение и мгновенное снижение температуры,
- проливной пот,
- появление на коже кровоизлияний,
- гнойничковая сыпь,
- увеличение селезенки и печени.
Вторичные очаги воспаления появляются в почках, мышцах, суставах, эндокарде.
 При хроническом сепсисе клинические симптомы развиваются постепенно:
При хроническом сепсисе клинические симптомы развиваются постепенно:
- Изменяется температура тела – она поднимается на 2-3 часа, затем падает и появляется профузный пот. Такое явление может наблюдаться 1-3 месяца, и больной все это время чувствует себя удовлетворительно.
- Нарастает интоксикация – тошнота, общая слабость, лихорадка, озноб, анемия.
- Состояние пациента ухудшается – кожа становится зеленоватого или бледно-желтого цвета, учащается пульс, падает давление, появляется одышка. На коже имеются признаки экзантемы, возможно развитие миозитов, артритов, остеомиелитов.
Тяжелая форма хронического сепсиса сопровождается:
- инфарктом легкого,
- гнойным плевритом,
- геморрагическим нефритом,
- абсцессом головного мозга.
У детей
Рассмотрим, как начинается заболевание у детей, какие признаки указывают на развитие болезни. Основными симптомами сепсиса у детей являются:
- периодическое повышение температуры,
- снижение аппетита, анорексия, ухудшение сна – прочие признаки интоксикации,
- учащение пульса,
- цианоз носогубного треугольника,
- изменение окраски кожи – она становится серой, землистой,
- кожные высыпания,
- нарушение моторики желудочно-кишечного тракта с тошнотой и рвотой,
- мягкая увеличенная селезенка,
- постепенное развитие септического шока.
Диагностика
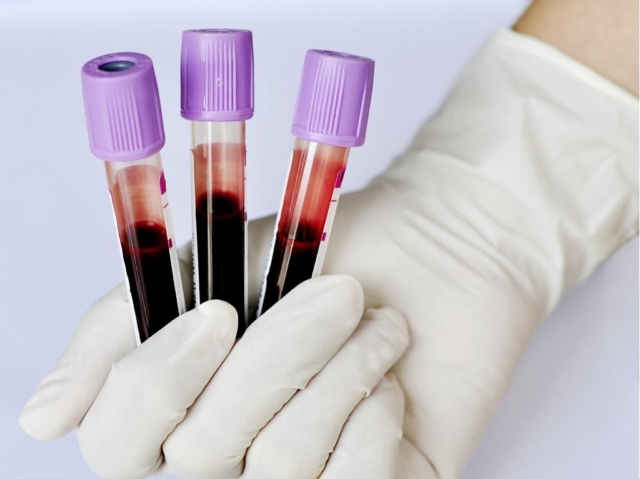 Для диагностики сепсиса используются следующие методы:
Для диагностики сепсиса используются следующие методы:
- Общий анализ крови – наблюдается повышение лейкоцитов, снижение тромбоцитов, эритроцитов и гемоглобина.
- Биохимический анализ крови.
- Посев на стерильность – выявляются возбудители и определяется их чувствительность к разным группам антибиотиков.
- Бактериологические исследования – мочи, гноя, мокроты, кала и прочих биоматериалов.
- Дополнительные исследования, которые позволяют оценить состояние внутренних органов и определить в них гнойные очаги: УЗИ, КТ, МРТ, рентгенография, ангиография, сцинтиграфия.
- Если сепсис сопровождается кровотечением и тромбообразованием потребуется исследование свертываемости крови.
Лечение
По сути, протокол лечения сепсиса не отличается от терапии других инфекционных процессов, но при этом важно понимать, что существует высокий риск развития серьезных осложнений и летального исхода. По клиническим рекомендациям для лечения недуга назначаются следующие терапевтические мероприятия:
- борьба с интоксикацией,
- уничтожение патологической микрофлоры,
- стимуляция иммунных резервов организма,
- коррекция работы жизненно важных органов и систем,
- симптоматическое лечение.
Антибиотики
 Лечение сепсиса осуществляется следующими группами препаратов , антибиотиков широкого спектра действия:
Лечение сепсиса осуществляется следующими группами препаратов , антибиотиков широкого спектра действия:
- пенициллины,
- тетрациклины,
- амфениколы,
- цефалоспорины,
- фторхинолоны,
- аминогликозиды,
- карбапенемы.
Лекарственные препараты при сепсисе назначаются исключительно врачом!
Чаще всего используется Бензилпенициллин – это лекарственный препарат первой линии, также широко применяются:
- Ампициллин,
- Амоксициллин,
- Карбенициллин,
- Тикарциллин,
- Пиперациллин,
- Норфлоксацин,
- Офлоксацин,
- Амикацин,
- Левомицетин.
Реже назначаются:
- Имипенем,
- Меронем,
- Инванз.
Также практикуется комбинированная терапия:
- Амоксициллин + клавулановая кислота,
- Тикарцилин + клавулановая кисота,
- Пиперациллин + Тазобактам,
- Ампициллин + Сульбактам,
- Амоксициллин + Суьбактам.
Последствия и прогноз
 Сразу же после начала своего развития, сепсис влечет за собой ряд необратимых для организма процессов. Самым опасным последствием является септический шок, при котором 50% пациентов погибает.
Сразу же после начала своего развития, сепсис влечет за собой ряд необратимых для организма процессов. Самым опасным последствием является септический шок, при котором 50% пациентов погибает.
Также осложнениями сепсиса можно назвать:
- опасность развития внутренних кровотечений – тромбофлебит и тромбоэмболия легочной артерии или сосудов головного мозга,
- воспаление почек и легких,
- пролежни,
- воспаление внутренней части сердца,
- почечная недостаточность.
Прогноз сепсиса напрямую зависит от своевременности и правильности лечения, а также от вирулентности микрофлоры и резистентности организма.
Справка! Сепсис в преклонном возрасте, а также при серьезных фоновых патологиях, не определенном вовремя диагнозе, лечении в непрофильных стационарах в 50% случаев может стать причиной смерти человека.
Профилактика
Гнойно-септическое заражение легче предупредить, чем лечить, поэтому следует придерживаться следующих мер предосторожности:
- соблюдать правила личной гигиены, чтобы инфекция не попала в кровяное русло,
- не запускать лечение хронических патологий,
- поднимать иммунитет,
- грамотно проводить антибактериальную терапию, обязательно согласовывать прием антибиотиков со специалистом,
- при проведении медицинских процедур не допускать нарушений антисептики и асептики,
- своевременно лечить гнойные процессы.
 Профилактические принципы также базируются на следующих принципах:
Профилактические принципы также базируются на следующих принципах:
- оперативное лечение инфицированных ран иссечение гнойного очага,
- использование противогнилостных средств, которые предохранят поверхность раны от разложения во время хирургического вмешательства или прочих медицинских манипуляций,
- своевременное удаление катетеров,
- точный подбор антибиотиков,
- дезинфекция медицинских инструментов и обработка помещения,
- вакцинация пациентов с дефицитом иммунитета.
При первых признаках сепсиса больной, взрослый или ребенок, должен быть обязательно госпитализирован в профильную клинику или специальное отделение для диагностики и лечения. При отсутствии срочной квалифицированной медицинской помощи, это заболевание заканчивается летальным исходом. При молниеносной форме заболевания речь идет о часах – промедление недопустимо.
Самостоятельно проводить лечение сепсиса и принимать антибиотики строго запрещено – только врач по результатам анализов может назначить адекватную ситуации терапию. Сепсис – опасное смертельное заболевания, которое требует быстрого реагирования и правильной терапии.