Синдром грушевидной мышцы встречается повсеместно, может возникать у многих людей при разных патологических процессах и манипуляциях, в результате которых ткани перенапрягаются.
В районе бедра ограничиваются вращательные движения ноги, трудно наклоняться вперед. Пациенту становится плохо от болевого синдрома, мучительные симптомы чувствуются в бедрах, пояснице, паху, иногда переносятся на коленный сустав.
Нужно понимать, как действовать при подозрении на пережатие седалищного нерва или устранить спазм в мышечных тканях.
Причины
Синдромы грушевидной мышцы появляются под воздействием разных факторов. Врачи выделяют несколько причин, которые делятся на подгруппы.
Классификация по принципу воздействия на мышцы:
- Переохлаждение.
- Воспалительный процесс.
- Внутримышечная инъекция.
- Травмы в пояснице или ягодицах.
- Растяжения при резких движениях или травматизме.
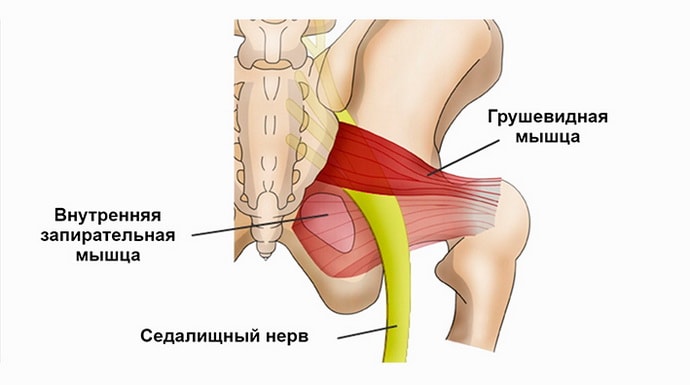
Вторичные расстройства в расположенных рядом тканях и органах, воздействующие на состояние мышечных тканей:
- Возникают повреждения соединительных структур в подвздошном и крестцовом отделах.
- Воспаления, развивающиеся в малом тазу.
Зачастую туннельная невропатия появляется на основе деструктивных преобразований в позвоночном столбе. Защемление седалищного нерва в мышцах провоцируется разными факторами.
Главные причины болезни, относящейся к позвоночному столбу:
- Радикулит.
- Разного рода травмы позвоночника.
- Неправильная работа мышечных тканей в области ягодиц и поясницы.
- Новообразования в позвоночном столбе.
- Воспаляются внутренние органы.
- Уменьшаются межпозвоночные диски.

Симптоматика
Проблемы с иннервацией в разных отделах этой мышцы появляются из-за пережатия седалищного нерва или по причине нехватки питания при компрессии кровеносных сосудов. Болезненный синдром чувствуется локально или распределяется по всей длине ноги.
Главные признаки спазма в мышцах:
- Боль в области таза, паха, ягодиц. Чувство дискомфорта усугубляется во время движения.
- Ноги немеют, возникает чувство покалывания.
- Постукивание в районе грушевидной мышцы провоцирует болезненный симптом.
- Ягодичные мышцы расслабляются, во время пальпации нащупывается напряженная ткань.
- При пережании волокон большеберцового нервного волокна дискомфорт чувствуется в двуглавой мышечной ткани.
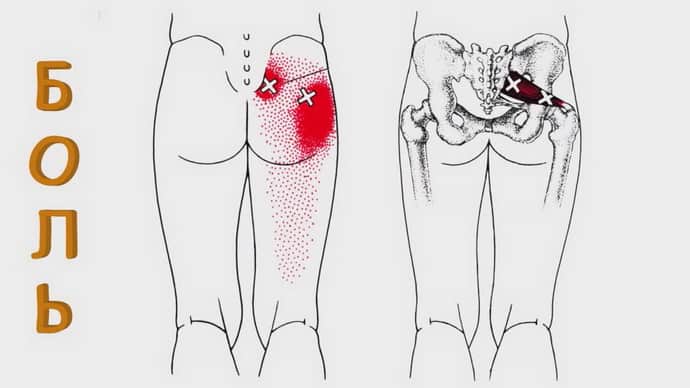
При пережатии артерий определяются разные признаки:
- Онемение пальцев.
- Время от времени появляется хромота. Для возобновления нормального движения человеку необходим отдых.
- Кожа становится бледной.
Диагностика
Главный способ определения разновидности патологии – выполнение тестов, подтверждение симптоматики при давлении на бедра, ноги. Неврологи занимаются пальпацией поврежденных областей, определяют полную, болезненную мышечную ткань в области бедра.
Основные признаки синдромов:
- Боль во время вращения согнутых бедер.
- Аддукция, во время сгибания бедренного сустава возникает боль.
- Проверка остистых отростков.
- Боль во время надавливания на ягодицу в области проекции мышцы, когда человек нагибается.
- Острое чувство дискомфорта появляется во время подъема коленей в горизонтальном положении.
- Спазмы в мышцах могут возникать при проведении постукивания в ягодицах.

Другие разновидности обследований дополняют диагностику:
- Рентген.
- КТ или МРТ.
- Транскреальная диагностика для определения состояния проблемной мышцы.
- Электромиография.
Для определения диагноза специалист организовывает клинические тесты. Такая разновидность обследования определяет наличие синдрома грушевидной мышцы.
В большинстве примеров специалист определяет консервативную терапию. Зачастую негативные признаки исчезают без использования анальгетиков и НПВС, когда заметно устраняется защемление нервных тканей на ноге, мышцы при этом расслабляются, однако подобное происходит в редких случаях.
Часто требуется комплексный подход к терапии. Главной задачей является устранение спазмов в мышечных тканях, на основе которых появляется защемление крупного седалищного нерва и интенсивный болевой синдром. До тех пор, пока поврежденный участок находится в напряжении, облегчение после анальгетиков не наступает. Поэтому нужно комбинировать лекарства и массаж, мануальную терапию и ЛФК.
Медикаменты
Обычные анальгетики недостаточно эффективны для купирования болезненных симптомов, снижения воспалительных процессов. Благоприятное воздействие оказывают местные и системные препараты в комбинации.
Центральные миорелаксанты, препараты снижают спазмы и причины болезненных симптомов в грушевидных мышцах.
Витамины группы В. Мильгамма помогает избавиться от боли, снизить чувство дискомфорта позволит витамин В12, В6, В1, а также такие лекарства, как Нейрорубин.

Блокада позвоночника делается в случае, когда боль нестерпимая. В основу входят кортикостероиды в комбинации с местными анестетиками.
Ботокс помогает снизить боль. Инъекции вводятся прямо в грушевидную мышцу. Паралич в области поврежденного участка помогает устранить болезненный симптом, эффект может продлиться в течение нескольких месяцев. После этого нужно снова справляться с мучительными симптомами.
Физиотерапия
При характерных болевых ощущениях медикаментозная терапия комбинируется с физиопроцедурами. Самыми эффективными физиотерапевтическими методиками считаются:
- Вакуумная терапия.
- Лазеропунктура.
- Иглорефлексотерапия.
Правильно проведенная акупунктура оказывает хороший терапевтический эффект. Активизируются биологически активные места, снижаются спазмы, стимулируется кровообращение и подпитка тканей.
Физиопроцедуры с примением лазерного оборудования отличаются безопасностью, помогают снять отечность и купировать боль, ткани восстанавливаются быстрее, стимулируется двигательная активность.
Массажные процедуры
Совместно с лекарственными средствами и физиотерапией положительный эффект оказывает массаж в области поясницы. Процедуры лучше проводить на ранних стадиях заболевания. Он начинается с разминания позвоночной зоны, постепенно переходит в область ягодицы и поясницы. Нужно понимать, что массаж в разных ситуациях приводит к положительному эффекту, поэтому его выполнение требует присутствия специалиста.
Массажные процедуры начинаются с обработки ягодиц в самом больном месте. После этого массируется тыльная сторона ноги. Курс такой терапии составляет 20 сеансов, спустя один месяц его можно повторить снова.

ЛФК
Главным дополнением к терапии считается упражнение ЛФК. Гимнастику нужно выполнять продолжительно, поэтому нужно запасаться силой воли и терпением. Нужно соблюдать важные условия.

Наилучший результат удастся получить от таких решений:
- Занять горизонтальное положение, свести и развести нижние конечности, для этого требуется определенный толчок. Движение нужно продолжать примерно 20 секунд.
- Лежа на спине, постараться прижать к полу плечи. После этого одна нога сгибается в колене, а вторая выпрямляется. Движания выполняются поочередно. Ладонь прикладывается к полу. В этом положении нужно задерживаться в течение нескольких секунд. После этого нужно выполнять повтор с второй стороной.
- Согнуть коленные суставы, задержать ноги в без опоры на весу. Проблемную конечность закинуть на здоровую. Должно получиться подобие позы лотоса. После этого двумя руками обхватывается бедро опорной ноги, затем все тянется на себя. В такой ситуации растягивается мышечная ткань, отличается эластичностью и пластикой, спазмы при этом удается снизить.
- Для таких упражнений пациентам нужны помощники. Нужно расположиться на твердой поверхности, раздвинуть стопы, согнуть колени, постараться соединить их. Рукой нужно обеспечить себе опору, вторую выпрямить, протянуть перед собой, постараться подняться. Когда локоть выпрямляется полностью, помощьник пользуется свободной рукой и способствует выпрямлению корпуса пациента. Колени нужно разводить при этом в стороны.
- Для следующего упражнения нужно воспользоваться экспандером. В стоячем положении один конец завязывается к крепкой опоре, а следующий проводится через стопу с поврежденного места. Нужно встать боком возле опоры, постараться преодолеть препятствие через сопротивления гибкой ленты, попытаться вывести конечность в сторону так, как это только возможно. Ногу нужно возвращать в первоначальное положение медленно, одновременно увеличивая давление на другую.
- В горизонтальном положении стопы ставятся на пол, колени соединяются друг с другом. Аккуратно и постепенно нужно соединять суставы обеих ног, потом поворачивать в разные стороны.
- Нужно встать на четвереньки, поврежденную ногу согнуть и вывести в сторону, потом аккуратно выпрямить, занять исходное положение. Аналогичную процедуру нужно повторить со второй конечностью.
- Расположиться на стуле, чтобы ноги и корпус по отношению друг к другу были согнуты под прямым углом. После этого поврежденную конечность размещают на здоровой, удерживая спину ровно, нужно сделать наклон к коленям.

Какие сроки реабилитации
Такие сроки зачастую индивидуальные, при правильной терапии нужно устранить признаки болезни в кратчайшие сроки, особенно при выполнении всех предписаний специалиста. Зачастую полноценное восстановление происходит от 2 до 4 недель.
Кроме специальных упражнений, во время восстановления допускаются водные процедуры. Нужно пользоваться тренажерами и ездить на велосипеде. Перед выполнением каких-либо действий нужно проконсультироваться со специалистом.
Как помочь себе самостоятельно
При выявлении синдрома грушевидной мышцы терапия в бытовых условиях в комбинации с работой специалистов может ускорить процесс восстановления.
Самомассаж, согласованный с врачом, помогает стабилизировать кровообращение, позволяет мышцам быстрее возобновить штатное функционирование. Такой режим может быть доступен для самостоятельного выполнения.
Сеанс проводится около 20 минут. Полный курс подразумевает выполнение минимум 12 процедур, спустя месяц после завершения требуется его повторение.

Никаких приспособлений для самомассажа создавать не нужно. Можно воспользоваться только специальным ковриком. На обычном спальном месте такие процедуры не проводятся:
- Нужно лечь на бок поврежденной стороной вверх, расслабиться, помассировать больной участок. Сначала нужно размять мышцы, конечность подгибать, но не слишком, чтобы не появлялось напряжение в мышцах. Если такое будет происходить, от массажа может быть вред.
- Для растяжения мышечных тканей, которая делает подходящей для массажа большую ее сторону, конечность нужно согнуть в тазобедренном и коленном суставах.
- Если отсутствует уверенность в собственных способностях в качестве массажиста, нужно пользоваться теннисным мячиком. В данной ситуации положение может измениться: больной бок располагается в нижней части, под мышечными тканями подкладывается какой-нибудь снаряд, на котором нужно кататься, помогая ладонями и ступнями.
- Массировать нужно по направлению сверху вниз, по длине мышечных волокон. Все телодвижения выполняются плавно, без спешки и лишнего давления.
- Так же читайте что такое невропатия лучевого или бедренного нерва, как лечить невропатию.
Если воспаление в разгаре, массаж вызывает боль, можно только разминать больную область. Предпочтительно проводить самомассаж через каждые 4 часа.
Синдром грушевидной мышцы не имеет отношения к опасным патологиям. Но качество жизни такое расстройство значительно усугубляет. Если не оказывать надлежащего лечения, могут возникнуть осложнения. К ним относятся проблемы с работой мышц, деградацию суставов и связок. Проблемы могут усугубиться, когда человек пытается переносить вес на здоровую конечность, перегружая ее.