Одним из самых тяжелых неврологических заболеваний, характеризующихся поражением тканей головного мозга, является рассеянный склероз, ремитирующее течение считается его легкой формой. Этот недуг относится к аутоиммунным болезням, при которых иммунные клетки направлены не на чужеродные микроорганизмы, а на собственные нервные клетки и их оболочки. Причины процесса до конца неясны науке.
Причины заболевания
Врачи пытаются выяснить причину рассеянного склероза уже много лет. Главной теорией считается изменение функции иммунитета, то есть направление его действия против клеток человека.
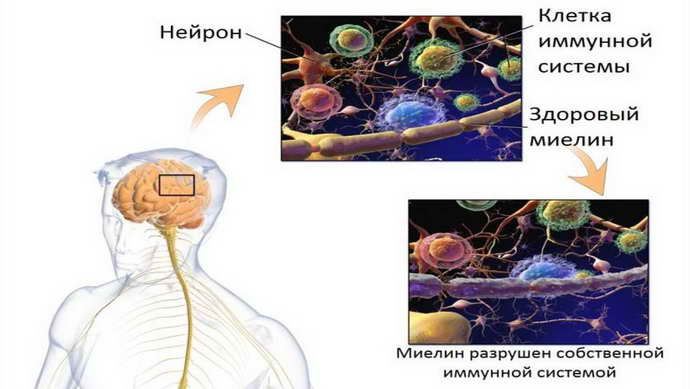
Существуют факторы, способствующие появлению аутоиммунного действия рассеянного склероза:
- Место проживания. У людей с северной части России этот недуг встречается чаще, чем с юга.
- Гиповитаминоз витамина D.
- Повышенная радиация.
- Наследственность. Проявляется в 45% случаев.
Геном человека складывается из различных генов, на которых находится генетическая информация. Если она содержит код рассеянного склероза, недуг может проявиться в определенном возрасте.
Симптомы
Симптоматика рецидивов РС меняется, она зависит от пораженного участка нервной ткани. Существуют характерные симптомы, по которым выявляется рассеянный склероз:
- Нарушение функции зрения, боль в глазницах.
- Парестезия кончиков пальцев, ощущается как онемение и покалывание в кистях.
- При наклонах и поворотах головы появляется боль в спине.
- Головокружение, тошнота, рвота.
- Гипотонус мышц. Слабость, постоянные позывы к мочеиспусканию, дрожь в ногах.
- Симптомы невралгии: спутанность сознания, усталость, головные боли.
- Дисфункция половой системы.

Отклонения присутствуют у человека от нескольких дней до нескольких лет. Симптомы усиливаются, начинается прогрессирующая форма с новыми проявлениями. Главное отличие ремиттирующей стадии – клинические показатели нарастают постепенно. Поэтому человек не замечает серьезного диагноза долгое время, ссылаясь на усталость от работы или учебы.
После прохождения обследования у невролога выявляются следующие отклонения:
- нарушение функции вестибулярного аппарата, следствие – снижение ориентации в пространстве, головокружения,
- поражение зрительного, слухового, вестибулярного, тройничного нерва,
- невозможность произвольных движений,
- нечувствительность к холоду или теплу,
- психические отклонения.
Невролог обнаруживает симптоматику рассеянного склероза, простукивая ноги молоточком. Если у человека снизилась мышечная сила в ногах, необходимо пройти полное обследование.
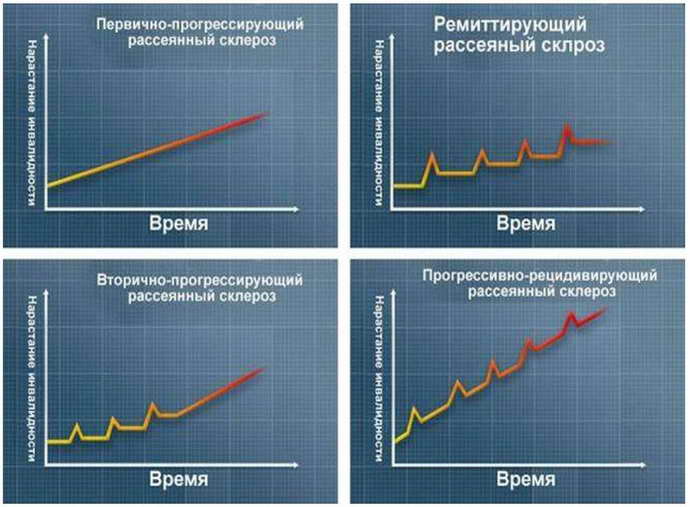
Течение заболевания
Ремитирующий тип РС обнаруживают у людей старше 20 лет. До этого возраста проявлений нет. Недуг не излечивается полностью, можно добиться только наступления ремиссии с помощью лечения. При таком типе течения она наступает часто и длится 7-10 лет.
В период обострения резко появляются болезненные ощущения, длятся до 5 суток и резко проходят. Человек перестает чувствовать слабость в мышцах и боль.

Течение расстройств индивидуально, зависит от пораженных нервов.
- Нарушение координации проявляется нечеткой походкой, дрожью в руках и ногах, изменением почерка.
- Поражение глазных нервов характеризуется болью и двоением в глазах, снижением зрения, беспорядочным движением глаз, отсутствием периферийного зрения.
- Нарушения лицевого нерва проявляются опущением углов рта, изменением тембра голоса, изменением чувствительности в области головы.
Психологически люди ощущают тревогу, навязчивые расстройства. У них снижается память, настроение, появляется депрессия.

После наступления приступа может проявиться один или несколько симптомов, развиться новый признак. Состояние больного ухудшается. Начинается тремор рук, ноги становятся слабыми, речь – спутанной. Опытный невропатолог заподозрит невралгию при появлении единственного симптома.
Диагностика
Для постановки диагноза невролог собирает проводит диагностику, включающую осмотр, опрос и диагностические методы.
Врач собирает анамнез пациента, тщательно его опрашивая. Он выясняет, когда был первый приступ, какими признаками сопровождался. Если возраст пациента 20-25 лет, начальные признаки диагностировать трудно. К ним относятся: изменение восприятия света, выпадение брюшных рефлексов, боль в шее или голове, усталость.

Обследование вызванных потенциалов. Для этого проводят исследование головного мозга с помощью ЭЭГ, нанося раздражители. На мониторе видно, с какой скоростью проходит сигнал по нервным волокнами, через какой промежуток времени он достигает головного мозга. Исследуют зрительные, слуховые, моторные нервы. С помощью теста обнаруживают локализацию патологического нарушения.
Магнитно-резонансная томография. Томограф – это специальный прибор, сканирующий тело человека послойно. Видна демиелинизация волокон (участки нервных связей с разрушенной оболочкой), патологические очаги в спинном и головном мозге, отек, воспаление, некроз нервов и их отростков.
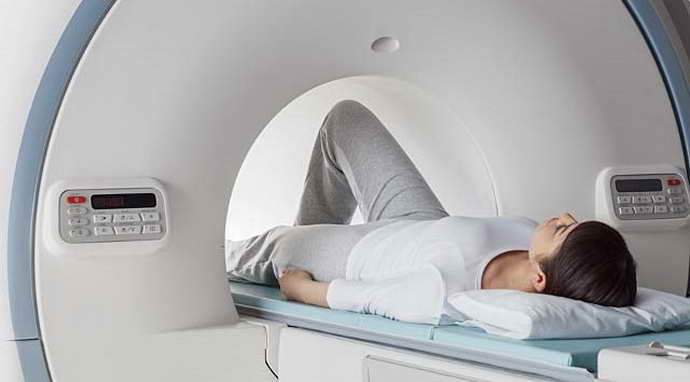
Если выявлены вероятные очаги рассеянного склероза, заболевание наступит в ближайшие 5-7 лет. МРТ обнаруживает патологические образования размером от 2 мм.
Если на повторном сканировании выявлены новые очаги без клинических проявлений, значит, очаги появились в зонах, не влияющих на самочувствие пациента.
Протонная магнитно-резонансная спектроскопия. Метод оценивает содержание метаболитов в мозговом веществе. Диагностируют нарушение в аксонах посредством установления количества метаболических маркеров. Чем ниже их концентрация, тем хуже состояние нервной ткани.
Суперпозиционный электромагнитный сканер. На поверхность головы подаются сигналы, регистрируемые сканером. Метод позволяет получить данные об уровне демиелинизации, количестве нейромедиаторов и ферментов.
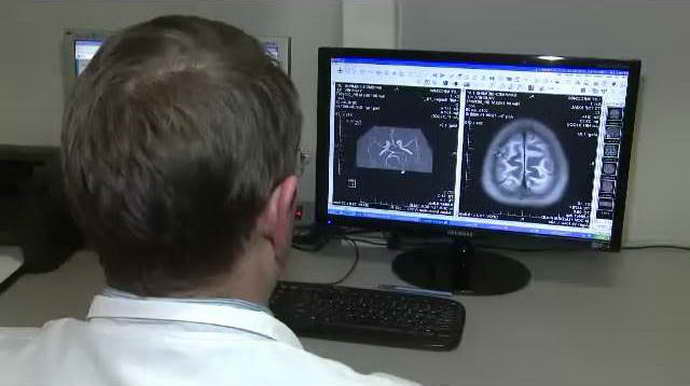
При рассеянном склерозе обнаруживают повышенное содержание молочной кислоты, дисфункцию нейротрансмиттеров (веществ, передающих импульс по нервам), кислородное голодание головного мозга.
Исследование спинно-мозговой жидкости. При РС обнаруживают повышенное содержаниеклеток лимфатического ряда, выявляются олигоклональные антитела (иммуноглобулины, определяющие рассеянный склероз), повышение количества иммуноглобулинов G по сравнению с анализом крови.
Дифференциальный диагноз ставят по предыдущим методам. Рассеянный склероз дифференцируют с болезнями:
- системной красной волчанкой: аутоиммунная болезнь, при которой клетки иммунитета направлены против собственных тканей организма,
- болезнью Бехчета: болезнь, при которой сосуды организма разрушаются, органы перестают питаться через кровь, образуются кровотечения,
- инфекционным энцефалитом: воспаление оболочек головного мозга по причине прохождения инфекции через гемоэнцефалический барьер,
- узелковым периартериитом: воспаление стенок сосудов, приводящее к их разрушению и формированию органной недостаточности.
Диагноз рассеянный склероз является неподтвержденным, если в течение 7 лет не появились: тремор конечностей, нарушение движения глазных яблок, не наступили ремиссии.
Лечение
Сложность лечения заключается в том, что ни один препарат не излечит рассеянный склероз с ремитирующим типом течения полностью. Терапия снимает симптомы и смягчает обострения. Задача врача назначить препараты, способствующие скорейшему наступлению ремиссии.
Лечение обострений:
- Препараты, подавляющие иммунный ответ. Используют в связи с аутоиммунными процессами организма, направленными против собственных нервных клеток.
- Глюкокортикостероиды. При агрессивной форме обострения – в виде инъекций, на 7 сутки – таблетированная форма.
- Симптоматическая терапия.
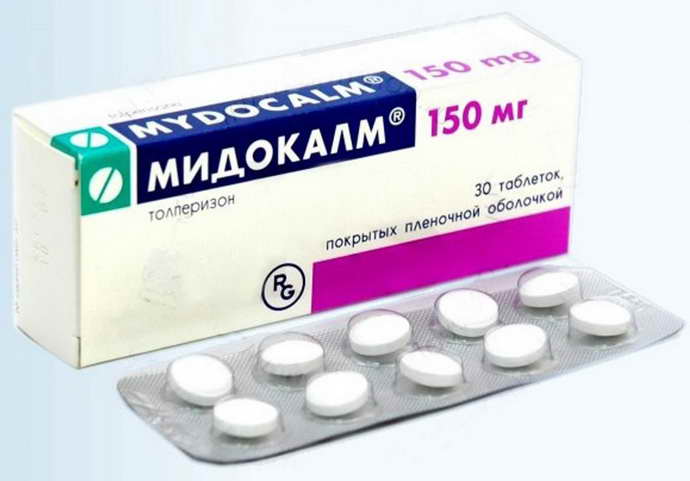
- Препараты, снижающие мышечный тонус (Мидокалм).
- Средства, купирующие тремор конечностей (Сибазон).
- Противосудорожные лекарства (Антелепсин).
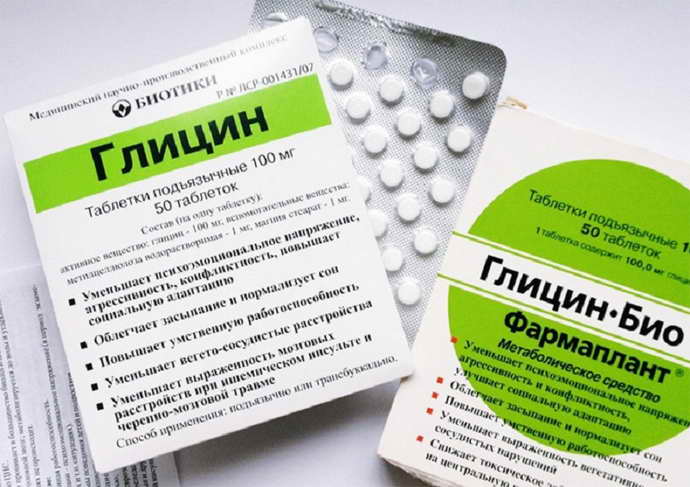
- Нейролептики (Глицин, Ноотропил).
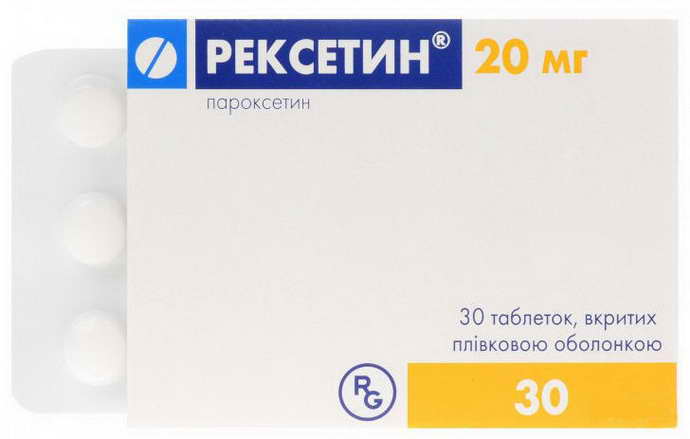
Снятие психоэмоционального напряжения. Люди, узнавшие о неизлечимом диагнозе рассеянного склероза и о неутешительном прогнозе, впадают в депрессию, которую можно контролировать с помощью психотерапевта и антидепрессантов (Пароксетин).
Для достижения наибольшего эффекта неврологи предлагают пациентам комбинированное лечение.
Несмотря на то что диагноз рассеянный склероз неизлечим, заболевание контролируют годами. При ремитирующем типе РС ремиссии протекают бессимптомно, позволяя человеку жить полноценной жизнью. Чем раньше диагностируют болезнь, и начнется терапия, тем эффективнее медикаментозное лечение. Пациент должен постоянно принимать препараты, даже во время ремиссии. Это позволит продлить ее на долгое время, снизит продолжительность и периодичность обострений и замедлит ход заболевания.