Вестибулярная мигрень (ВМ) относится к группе пароксизмальных головокружений, характеризуется нарушением равновесия с головной болью или без нее. Возможно также присутствие других признаков, ассоциирующихся с классической формой болезни в соответствии с IHS. Это клинический диагноз, терминология и четкие критерии которого четко не определены. Несмотря на то, что диагноз ВМ – стандарт в западных странах, для многих отечественных отоларингологов и даже неврологов заболевание нешироко известно.

Основные проявления
Аура – это первый признак вестибулярной мигрени (или любой мигрени). Как правило, речь идет о зрительных нарушениях. Они могут иметь вид вспышек света, нарушений периферийного зрения, поля зрения.
Симптомы вестибулярной мигрени
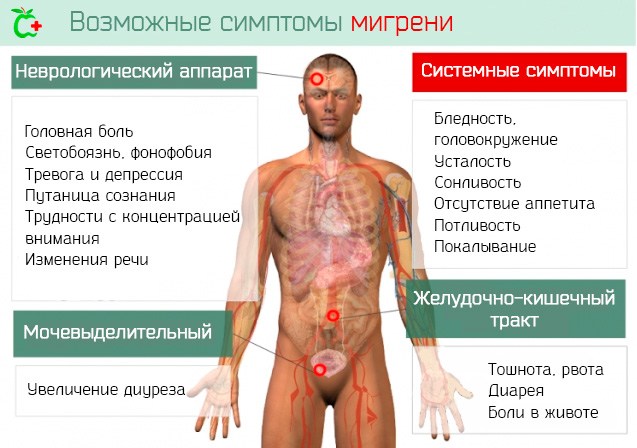
Вестибулярная мигрень проявляется рецидивирующими эпизодами головокружения, сопровождаемыми болью или другой неврологической симптоматикой:
- Головокружение. При мигрени головокружение – это основной симптом. Во время приступа изменяется зрительное восприятие, возникает ощущение наклона стен или вращения помещения.
- Нестабильность. Наряду с головокружением, у больных мигренью вестибулярного типа, теряется чувство равновесия, им трудно ходить, стоять, двигаться.
- Тошнота. При вестибулярной мигрени также присутствует тошнота. Она проявляется вследствие воздействия головокружения на организм, в частности, на желудок.
- Тиннитус. Нередко больной человек также сталкивается с шумом или звоном в ушах – тиннитусом.
- Боль. Почти у каждого человека, страдающего заболеванием, кроме головокружения и других признаков, появляется боль, локализующаяся не только в голове, но также опускающаяся к затылку.
- Чувствительность к свету и звуку. Подобно классической мигрени, у большинства людей при ее вестибулярном типе присутствует определенная чувствительность к свету и звукам.
Причины
Эксперты не уверены в том, что именно провоцирует болезнь, но склонны к мнению, что механизм ее развития заключается в абнормальном выделении химических веществ в головном мозге.
Вестибулярную мигрень могут вызывать некоторые из факторов, играющих ключевую роль при появлении других типов заболевания:
- стресс,
- нарушения сна,
- дегидратация,
- погодные изменения, скачки атмосферного давления,
- менструация.

В развитии недуга могут участвовать некоторые продукты и напитки:
- глутамат натрия,
- шоколад,
- зрелые сыры,
- красное вино,
- кофеин.
Важно! Женщины более подвержены развитию вестибулярной мигрени. Врачи подозревают, что болезнь происходит в семьях, но такая связь пока не доказана.
Диагностика
Определение диагноза вестибулярной мигрени, преимущественно, основано на анамнезе, корреляции мигренозных головных болей с головокружением, устранении возможности присутствия других причин.
Неоднородная симптоматика этого типа заболевания объясняется дисфункцией мозгового ствола и двух затылочных долей. Для диагностики необходимо выполнение следующих критериев:
- ≥2 аналогичные приступы в анамнезе,
- аура, состоящая из ≤2 следующих симптомов, за исключением моторной слабости:
- дизартрия,
- головокружение,
- тиннитус,
- гипакузия,
- диплопия,
- диффузные зрительные симптомы, влияющие на темпоральную и назальную половину поля зрения,
- атаксия,
- двусторонняя парестезия,
- изменение сознания,
- внезапная потеря мышечного тонуса, падения.
Вестибулярная мигрень часто затрагивает девушек-подростков, обычно ассоциируется с типичной мигренью с аурой.
Особенности лечения
Лекарства, используемые для облегчения головокружения, могут применяться для лечения вестибулярной мигрени – симптомы и лечение болезни имеют тесную связь, поэтому эти средства помогают устранить вертиго, двигательные расстройства, тошноту, рвоту и другие признаки.
Различаются немедикаментозные и медикаментозные методы терапии. Нефармакологические меры включают устранение провокационных факторов, таких как:
- пищевые воздействия,
- недостаточный сон,
- стресс,
- изменения погоды,
- гормональные факторы.
Иногда у взрослых показывает эффективность изменение образа жизни, иногда – психотерапия, релаксационные упражнения, физиотерапия. При приступе рекомендуются холодные компрессы, спокойствие, сон.
Важно! При лечении острого состояния можно использовать препараты против головокружения.
Предпочтение отдается комбинации 2-х этапов:
- обычной процедуры (пошаговое лечение),
- стратифицированной терапии.
При пошаговом методе лекарства применяются от самых слабых к более сильным, независимо от интенсивности приступа. Выбор средства осуществляется врачом. Более сильный препарат назначается после отсутствия успешности 3-х предыдущих лекарств. Недостаток метода – длительный поиск подходящего лекарственного средства.
Стратифицированное лечение считается более эффективным. Оно основано на простой оценке тяжести вестибулярной мигрени в соответствии с MIDAS (Migraine Disability Assessment Scale). В зависимости от количества сильных приступов в определенный период пациенты делятся на 4 группы:
- I группа. Легкие ограничения или полное отсутствие ограничений.
- II группа. Умеренное ограничение.
- III группа. Среднее ограничение.
- IV группа. Серьезные ограничения.
Степень II–II по MIDAS соответствуют легкой вестибулярной мигрени. В лечении используются:
- простые анальгетики,
- НПВП.
Для подавления сопровождающих симптомов подходит комбинация с Метоклопрамидом. Комбинированные формы анальгетиков с кофеином или кодеином рекомендуется применять осторожно, из-за риска развития медикаментозной головной боли.

При вестибулярной мигрени средней формы (III группа по MIDAS) анальгетики и противовоспалительные средства применяются парентерально в комбинации с Метоклопрамидом или Домперидоном (инъекции, суппозитории). В случае отсутствия эффективности триптанов, рекомендуются селективные агонисты 5-HT1B/D-рецепторов. Недостаток – повторение боли в течение 24 часов, происходящее у 20–30% пациентов.
Важно! Триптаны противопоказаны при коронарных и цереброваскулярных заболеваниях, неконтролируемой гипертензии.
При вестибулярной мигрени с тяжелым курсом (IV группа по MIDAS) препараты 1-й линии – триптаны. Предпочтительны: Суматриптан, Элетриптан. Золмитриптан очень хорошо переносится, является единственным препаратом, рекомендованным для подростков.
Профилактика
Уменьшить вероятность приступа можно путем избегания продуктов и напитков, способных его спровоцировать. Попробуйте записывать то, что едите, и можете заметить определенную связь – появление приступа после конкретной пищи. Ведение дневника поможет определить триггеры – факторы, приводящие к проявлению болезни.
Помощь окажут также некоторые изменения в образе жизни:
- обеспечьте своему телу достаточно сна и отдыха,
- регулярно двигайтесь,
- пейте достаточно воды,
- занимайтесь деятельностью, уменьшающей стресс (медитация, садоводство).
Показания к профилактической медикаментозной терапии:
- 3 или более тяжелых приступов в месяц,
- продолжительные эпизоды головокружения и других признаков (48 часов или более),
- неэффективность, противопоказания и серьезные побочные эффекты острой терапии.
Основные правила профилактического лечения:
- постепенное увеличение дозы,
- минимальные курсы – 3–8 недель, предпочтительно, 6 или более месяцев.
Профилактическая терапия считается успешной при достижении снижения частоты и интенсивности приступов на 50%.
Применяемые препараты:
- β-блокаторы. Уменьшают влияние стресса, эмоций, внешних стимулов активности мигренозных центров в стволе головного мозга, предотвращают образование стерильного периваскулярного воспаления.
- БКК. Подавление распространяющейся корковой депрессии, блокировка 5-HT2 рецепторов.
- Противосудорожные препараты. Наиболее часто применяются такие лекарства, как вальпроат натрия и вальпроевая кислота. Средства подавляют развитие ауры, влияют на распространяющуюся корковую депрессию, развитие стерильного нейрогенного воспаления. Согласно исследованиям, эти лекарства затрагивают непосредственно тригеминовый центр.
- Антидепрессанты. Профилактический эффект при вестибулярной мигрени имеют в основном трициклические антидепрессанты, ингибирующие 5-HT2 рецепторы, блокирующие обратный захват серотонина. Эффективны Амитриптилин и Кломипрамин. Эффект СИОЗС в профилактике заболевания не был четко продемонстрирован.
- Антагонисты серотонина. Сегодня используются мало. Ранее наиболее применяемым профилактическим препаратом был Пизотифен. Ципрогептадин рекомендуется в основном для детей и при гормонозависимой форме болезни.
- НПВС. Можно использовать в качестве краткосрочной профилактики заболевания.
Немецкое исследование с 2012 года исследовало людей, страдающих вестибулярной мигренью, в течение почти 10 лет. Исследователи обнаружили, что при правильном лечении частота головокружения снизилась на 56%.
Люди, страдающие вестибулярной мигренью, относятся к группе риска ишемического инсульта. Поэтому не откладывайте лечение заболевания, посоветуйтесь с врачом о подходящем терапевтическом подходе.
