Диабетическая ангиопатия , это патология, сопровождающаяся атеросклеротическими изменениями сосудов разного размера.
Данное нарушение является осложнением длительно сохраняющегося некомпенсированного сахарного диабета, характеризующегося повышенным уровнем глюкозы в крови.
Развитие ангиопатии ухудшает общее состояние и приводит к нарушению работы тех органов, в которых наиболее поражены сосуды, т. к. ткани перестают получать требующиеся вещества, что ведет к их постепенному отмиранию.
Причины и стадии диабетической ангиопатии
Эта патология развивается исключительно у больных сахарным диабетом 1 и 2 типов. В международной классификации по МКБ 10 ангиопатия значится под кодами I79.2, Е10.5 и Е11.5.
Главной причиной появления патологии является нарушение обмена веществ в тканях при стойком повышении уровня глюкозы в крови. Патогенез диабетической ангиопатии сложен.
Важно! При сахарном диабете в крови повышается уровень не только глюкозы, но и холестерина, что приводит к быстрому росту атеросклеротических бляшек.
Кроме того, постепенно снижается возможность тканей, формирующих сосуды, восстанавливаться. Они теряют эластичность.
Диабетическая ангиопатия (новолат. angiopathia diabetica, др.-греч. ἀγγεῖον — сосуд и πάθος — страдание, болезнь) — генерализованное поражение крупных (макроангиопатия) и мелких (прежде всего капилляров — микроангиопатия) кровеносных сосудов при сахарном диабете. Проявляется повреждением стенок сосудов в сочетании с нарушением гемостаза.
Из-за высокой концентрации глюкозы стенки истончаются.
Мелкие кровеносные сосуды становятся ломкими.
Это приводит к небольшим кровоизлияниям.
Если наблюдается поражение мелких кровеносных сосудов, может быть подтвержден синдром микроангиопатии. Данное нарушение способно привести к дисфункции органов.
Макроангиопатия предполагает поражения сосудов крупного или среднего размера. Диабетическим ангиопатиям наиболее подвержены:
- нижние конечности,
- сердце,
- мозг,
- почки,
- глаза,
- легкие.
Работа этих органов зависит не только от функциональности кровеносной системы, но и от состава крови.
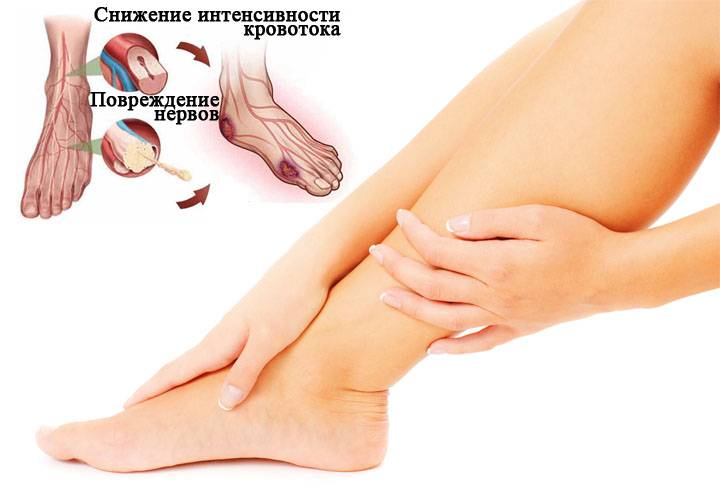
Из-за анатомических особенностей часто первой проявляется ангиопатия нижних конечностей. В этой части тела кровь застаивается, что усиливает негативное влияние холестерина и повышенного уровня глюкозы на кровеносные сосуды всех размеров.
Сначала в большинстве случаев формируется флебопатия нижних конечностей, сопровождающаяся поражением вен и мелких кровеносных сосудов.
Это связано с низкой интенсивностью кровотока в этой области. При неблагоприятном течении патологического процесса формируется периферическая ангиопатия сосудов нижних конечностей, сопровождающаяся дисфункцией крупных артерий.
Причины возникновения
Скорость появления подобного осложнения сахарного диабета у людей, страдающих им, неоднородна. Как быстро будут поражены органы-мишени сахарного диабета, завит не только от выполнения предписаний врача, но и от ряда внешних и внутренних причин.
Чаще диабетическая ангиопатия сосудов нижних конечностей появляется при наличии следующих предрасполагающих факторов:
- возраст старше 45 лет,
- эндартериит,
- врожденные аномалии строения вен,
- ожирение,
- курение,
- гипертония,
- перегрузка ног,
- профессиональные интоксикации,
- частый прием алкоголя и др.
Особое внимание уделяется и возможному влиянию наследственности на скорость нарастания подобных осложнений при диабете.
У большинства людей с этой патологией при наличии родственников с таким диагнозом и ранним началом появления ангиопатии нижних конечностей и других сосудистых нарушений течение диабета является неблагоприятным.
Симптомы и признаки
Характерные проявления этого осложнения диабета во многом зависят от стадии патологического процесса, степени пораженных сосудов и их расположения. В зависимости от степени выраженности поражения сосудов выделяют 3 стадии ангиопатии:
- Первая, или доклиническая, фаза характеризуется отсутствием выраженной симптоматики, но наличие дефектов стенок может быть обнаружено при исследовании.
- Вторая стадия характеризуется появлением клинических симптомов нарушения кровообращения. В этот период имеющееся расстройство еще носит обратимый характер.
- При 3 стадии наблюдаются органические изменения. Из-за недостаточности кровообращения при ангиопатии появляются трофические изменения в тканях разных органов, носящие необратимый характер.
Симптоматические проявления поражения ангиопатии во многом зависят от расположения поврежденных сосудов.
Признаки микроангиопатии и сопутствующего атеросклеротического поражения коронарных артерий и аорты выражены различными нарушениями работы сердца. К характерным проявлениям этой разновидности ангиопатии относятся:
- инфаркт миокарда,
- кардиосклероз,
- стенокардия,
- боли в груди,
- отеки,
- одышка,
- внезапная коронарная смерть.
Примерно у 8% людей, страдающих сахарным диабетом, развивается ангиопатия сосудов головного мозга, симптомы которой являются результатом хронического ишемического поражения органов ЦНС.
У пациентов появляются жалобы на следующие состояния:
- Снижение памяти,
- Невозможность сконцентрировать внимание,
- Эмоциональную лабильность,
- Головные боли,
- Снижение умственной работоспособности,
- Нарушения координации,
- Неспособность запоминать информацию и др.
Поражение сосудов в этой области ведет к развитию диабетической энцефалопатии, что сопровождается стойко прогрессирующей симптоматикой нарушения работы ЦНС и создает условия для ишемического инсульта.
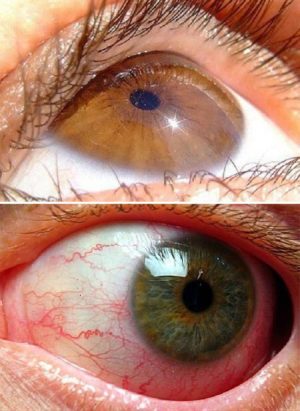
Особую опасность представляет ангиопатия глаз.
Это состояние характеризуется повреждением мелких сосудов сетчатки, частыми микрокровоизлияниями и разрастанием капилляров. Это ведет к нарушению трофики тканей.
Развивающаяся диабетическая ангиоретинопатия приводит к появлению следующих симптомов:
| прогрессирующая близорукость, | вспышки перед глазами, |
| кровотечения из носовой полости, | помутнение зрения. |
Поражение сосудов глаза прогрессирует быстро, что приводит к полной и необратимой потере зрения.
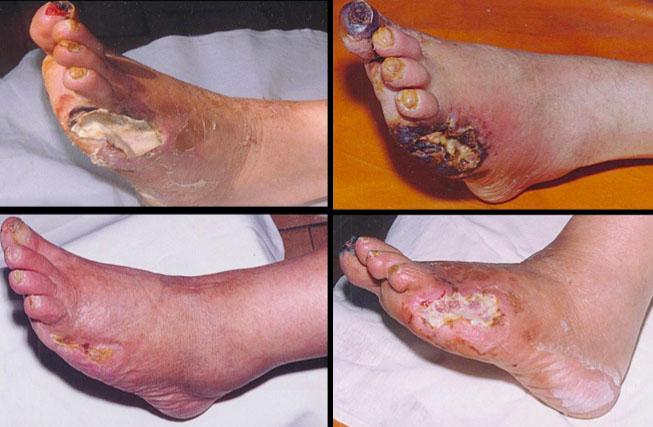
Наиболее часто в клинической практике встречается ангиопатия конечностей. Это тяжелое состояние, которое ведет к поражению кровеносных сосудов различной величины.
Оно характеризуется прогрессирующим нарушением трофики тканей и может стать предпосылкой развития некротических язв и гангрены.
Нарушение работы кровеносных сосудов в этой части тела тяжело поддается коррекции. Можно выделить следующие симптомы диабетической ангиопатии нижних конечностей:
- хромота,
- появление болезненных мозолей,
- похолодание ног,
- боли и дискомфорт в конечностях,
- незаживающие язвы.
При несоблюдении гигиены ног и рекомендаций по лечению диабета эти симптоматические проявления быстро нарастают.
Виды ангиопатии
Существует несколько подходов к классификации поражения кровеносных сосудов при длительно сохраняющемся повышенном уровне глюкозы в крови.
Они основываются на ряде параметров. В зависимости от размера пораженных сосудов выделяются микро- и макроангиопатии при сахарном диабете.
В первом случае поражаются мелкие сосуды, а во втором , средние и крупные. К первой категории относятся диабетическая ангиоретинопатия и нефропатия. Эти состояния характеризуются постепенным нарушением работы зрительного аппарата и почек.
В данном случае поражаются преимущественно капилляры, венулы и артериолы. При снижении насыщения кислородом тканей почек и структур глаза повреждения становятся необратимыми в короткие сроки. Кроме того, к первой категории относится диабетическая микроангиопатия нижних конечностей.
Ко второй категории относятся поражения крупных артерий, сопровождающиеся формированием холестериновых бляшек.
Вазопатии при атеросклерозе на фоне некомпенсированного диабета, при котором наблюдается выраженное поражение крупных коронарных артерий, нередко причисляют к макроангиопатии. К данной разновидности относится диабетическая макроангиопатия нижних конечностей.
В отдельную группу выделяется комбинированная атеросклеротическая ангиопатия, при которой наблюдается поражение сосудов различной величины.
Современные методы диагностики
Для постановки точного диагноза и выявления особенностей повреждения тканей недостаточно консультации эндокринолога.
Учитывая, что сосуды при сахарном диабете могут быть поражены в любой части тела, нередко для выявления ангиопатии требуется осмотр таких узконаправленных специалистов, как сосудистый хирург, кардиолог, невролог, офтальмолог, дерматолог и др.
Для составления биохимического профиля крови проводится уточнение:
- Уровня глюкозы,
- Содержания липопротеидов, холестерина и триглицеридов,
- Количества тромбоцитов,
- Скорости свертываемости крови.
Для оценки состояния сердечно-сосудистой системы и выявления ангиопатии в этой области назначается:
- ЭКГ,
- суточный мониторинг АД и ЭКГ,
- ЭхоКГ,
- КТ-ангиография,
- коронография,
- УЗДГ аорты.
Для уточнения степени поражения сосудов в мозге выполняется дуплексное сканирование, УЗДГ и ангиография. При появлении характерных симптомов ангиопатии нижних конечностей при сахарном диабете назначается проведение:
- реовазографии,
- периферической артериографии,
- дуплексного сканирования,
- капилляроскопии,
- осциллографии.
Для оценки проходимости артерий ног и скорости кровотока при ангиопатии в них проводится исследование ультразвуковой проницаемости тканей. УЗИ позволяет быстро выявить наличие атеросклеротических бляшек и тромбов.
Лечение болезни
Терапия ангиопатии нижних конечностей и поражения сосудов в других частях тела зависит от тяжести имеющих проявлений, возраста пациента и наличия индивидуальных особенностей.
При лечении ангиопатии нередко применяются лекарственные средства для устранения спазма сосудов, в т. ч. в ногах, глазах, почках и других органах-мишенях. Выбор лекарств для сосудов при сахарном диабете, осложненном ангиопатией, остается за эндокринологом.
Консервативные средства лечения ангиопатии ног и нарушения работы кровеносной системы на фоне сахарного диабета направлены на снижение глюкозы, холестерина и степени вязкости крови и устранение артериальной гипертонии.
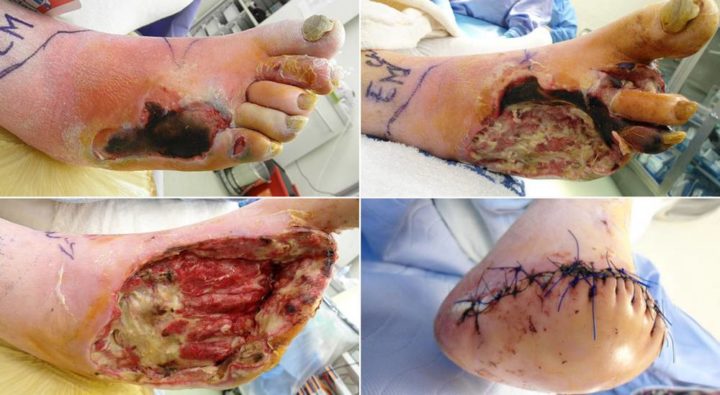
При прогрессирующем нарушении трофики тканей могут проводиться хирургические вмешательства, направленные на восстановления кровотока.
Медикаментозная терапия
Лечение диабетической ангиопатии нижних конечностей и других органов с помощью препаратов оказывается эффективным на 1 и 2 стадиях процесса. Прописываются лекарственные средства, позволяющие снизить уровень сахара в крови. К ним относятся:
- Сиофор,
- Диабетон,
- Глюкофаж,
- Инсулин.
В схему лечения вводятся препараты статинового ряда. К наиболее часто применяющимся при сахарном диабете лекарственным средствам этой группы относятся:
- Аторвастатин,
- Симвастатин,
- Ловастатин.
Особенно полезны эти препараты для сосудов ног и коронарных артерий сердца, т. к. препятствуют образованию холестериновых бляшек.
Для улучшения микроциркуляции крови назначаются препараты, разжижающие кровь. К часто применяющимся средствам такого типа относятся:
- Вазапростан,
- Плестазол,
- Пентоксифиллин.
При наличии ангиопатии сосудов назначаются препараты, регулирующие проницаемость стенок и способствующие стабилизации обмена веществ. К таким средствам относятся:
- Никотиновая кислота,
- Актовегин,
- Витамин Е.
Для купирования болевого синдрома применяются нестероидные противовоспалительные средства.
Хирургическое лечение
Оперативные вмешательства не позволяют устранить имеющуюся патологию, поэтому используются как дополнение к консервативной терапии. Существует несколько типов операций, применяющихся при лечении ангиопатии.
Для восстановления кровотока в крупных сосудах выполняются шунтирующие операции, предполагающие замещение поврежденного участка искусственным протезом.
Для устранения атеросклеротических бляшек и тромбов, перекрывающих просвет сосуда, выполняется эндартерэктомия или тромбэктомия.
Если добиться улучшения кровотока можно за счет расширения суженных участков, выполняется эндоваскулярное вмешательство, предполагающее введение пневматического баллона или стента.
При поражении капилляров и мелких сосудов в нижних конечностях редко применяются оперативные вмешательства для стабилизации кровотока при ангиопатии.
Профилактические мероприятия
Для недопущения подобных проблем со здоровьем нужно следить за уровнем глюкозы в крови и при необходимости корректировать его. Чтобы не развилась ангиопатия при сахарном диабете, нужно:
- нормализовать массу тела,
- придерживаться специальной диеты,
- избавиться от вредных привычек,
- соблюдать правила личной гигиены.
Чтобы снизить риск появления осложнений диабета, в т. ч. ангиопатии, следует регулярно проходить плановые обследования и придерживаться рекомендаций лечащего врача.
