Эндокринной офтальмопатией именуется патологическое состояние, являющееся органоспецифическим развивающимся поражением мягких орбитальных и глазных структур.
Патология прогрессирует по причине присутствия заболеваний аутоиммунного характера, поразивших структуры щитовидной железы.
Протекание офтальмопатии эндокринного характера выражается экзофтальмом, отечностью, воспалительными процессами глазных тканей, снижением подвижности глаз, переменами в тканях роговицы, диплопией, гипертензией внутриглазной и ДЗН.
Диагностирование заболевания подразумевает офтальмологические исследования, обследование эндокринного характера.
Терапия целенаправленна на получение эутиреоидного состояния и может заключать в себе методы не только консервативного лечения, но и вмешательства хирургического характера.
Что из себя представляет эндокринная офтальмопатия
Расстройство носит аутоиммунный характер и описывается определенным нарушением ретробульбарных структур, которое дополняется сопутствующим экзофтальмом и офтальмоплегией разной интенсивности.
Патология имеет несколько вариантов обозначения:
- офтальмопатия Грейвса,
- тиреоидная офтальмопатия,
- офтальмопатия аутоиммунного характера.
Первое описание заболевания в 1776 г., произведено К. Грейвсом.
Подобное расстройство является болезнью, которой занимаются офтальмологическое и эндокринное направления медицины. Согласно статистическим сведениям, от этого заболевания страдают порядка 2% людей.
Патология характеризуется явной половой направленностью, так как женщины подвергаются этому патологическому состоянию в 5-8 раз чаще, по сравнению с мужчинами.
Также, существует определенная возрастная принадлежность – наиболее часто диагностируется заболевание в рамках 40-45 лет и 60-65. В детском возрасте диагностируется редко, в основном среди девочек и девушек до 20 лет.
Для справок! Тяжелое течение характерно для пациентов преклонного возраста, в молодом возрасте у пациентов зачастую диагностируются мягкие варианты патологии.
Факторы, способствующие развитию патологического процесса
Причина развития заболевания кроется в аутоиммунных процессах первичного типа, которые протекают в ЩЖ.
Основные симптомы способны проявиться единовременно с клиническими проявлениями патологии щитовидки, возникать ранее проявлений ЩЖ либо впоследствии – по истечению 3-8 лет.
Кроме указанного, такая офтальмопатия может сопровождать такие патологические состояния:
- эутиреоидный статус – от 5,8 до 25% зафиксированных случаев,
- гипотиреоз – 0,8-15%,
- тиреотоксикоз – порядка 60-90%
- тиреоидит аутоиммунного характера – приблизительно 3,3%.
Причины, которые способны приводить к возникновению патологии, доподлинно не известны. Но, в качестве провоцирующих факторов способны присутствовать следующие:
- небольшое радиационное облучение,
- заболевания респираторного характера,
- табакокурение,
- инсоляция,
- частые стрессогенные ситуации,
- заболевания аутоиммунного характера,
- соли тяжелых металлов.
Имеются предположения, что из-за внезапной мутации Т-лимфоциты взаимодействуют с мембранными клеточными рецепторами мышечной структуры глаза и провоцируют изменения специфического характера.
В дальнейшем происходит инфильтрация тканей, сопровождаемая отеком и впоследствии перерождением в фиброзные очаги. При фиброзировании экзофтальм является необратимым состоянием.
Классификация патологии
Патологический процесс подразделяется на несколько этапов клинического протекания:
| воспалительно-экссудативная, |
|---|
| инфильтрационная, |
| пролиферационная, |
| фиброзирование. |
При условии интенсивности симптоматических явлений эндокринная офтальмопатия подразделяется на такие формы:
| Тиреотоксический экзофтальм | небольшая истинная либо же ложная протузия, заторможенность века при смещении глаза вниз, ретракция и дрожь при сомкнутых веках и конвергенционная недостаточность. |
|---|---|
| Отечный экзофтальм | обуславливается выстоянием на 2,5-3 см, которое выражается отеком двухсторонним периорбитальных структур. При этом присутствует значительное ограничение двигательной функции глаз. Прогрессирование офтальмопатии эндокринного характера в дальнейшем дополняется тотальной офтальмоплегией, невозможностью полноценного соединения век, возникновением язв на тканях роговицы, конъюнктивным хемозом и застойными состояниями глазного дна. Также присутствует венозный стаз и болезненность орбит. В этом варианте выделяется 3 этапа – декомпенсационный, субкомпенсационный и компенсационный. |
| Миопатия эндокринная | ослабленность, зачастую, прямой двигательной мускулатуры, которая ведет к диплопии. При этом присутствует невозможность повернуть глаз наружу и к верху, отклонения яблока глаза книзу, косоглазию. По причине атрофии мускулатуры развивается коллагенновая деградация. |
Также для определения офтальмопатии принято использовать обозначения по В.Г.Баранову, согласно такой классификации заболевание подразделяется на 3 степени:
- При офтальмопатии эндокринной 1 степени наблюдается невыраженный экзофтальм с умеренным отеком век. Конъюнктивные ткани интактные, а глазодвигательная мускулатура не функционируют нормально.
- При 2 степени наблюдается умеренный экзофтальм, отечность век значительная, присутствует периодическое двоение, а также наблюдается отек конъюнктивы.
- Степень 3 характеризуется выраженными явлениями экзофтальма, устойчивой диплопией, полноценно сомкнуть веки пациент не в состоянии, роговица изъязвлена, наблюдается атрофические процессы нерва зрительного.
Такой классификацией пользуются специалисты отечественной медицины.
Симптоматические признаки
Стартовые симптоматические признаки офтальмопатии эндокринной выражаются чувством песка и излишнего давления на глазные яблоки.
Также, возможна пересушенность, отек периорбитальной зоны и светобоязнь. Далее прогрессирует экзофтальм, на начальном этапе носящий односторонний либо несимметричный характер.
Последующая симптоматика характеризуется тем, что указанные проявления становятся устойчивыми, также присоединяются следующие негативные явления:
- припухлость,
- заметное «выдвижение» глаз,
- диплопия,
- болезненность головы.
По причине невозможности полностью сомкнуть веки роговица изъязвляется, прогрессирует конъюнктивит с иридоциклитом.
Воспалительные процессы слезной железы прогрессируют, тяжесть синдрома сухого глаза повышается.
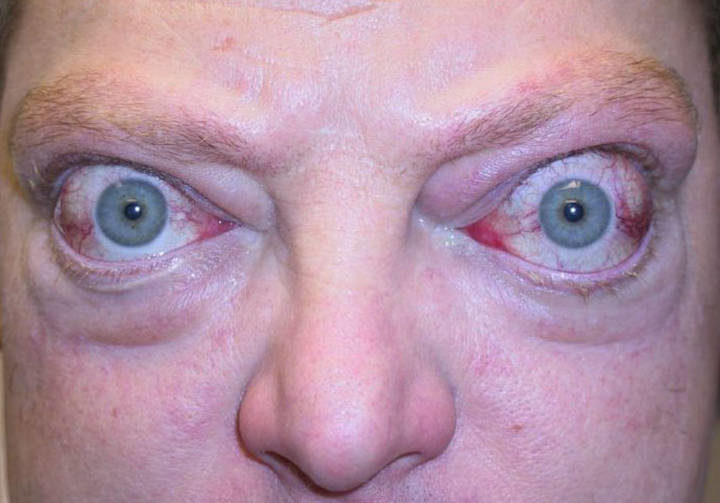
При экзофтальме интенсивного характера способна наблюдаться компрессия нерва зрительного, что ведет в дальнейшем к его атрофическим процессам.
При эндокринной офтальмопатии экзофтальм нужно отделять от псевдоэкзофтальма, который присутствует при серьезной близорукости, целлюлите орбитальном и опухолевых процессах.
Механическая ограниченность движений глаза ведет к повышению давления внутри глаза и прогрессированию псевдоглаукомы.
В ряде вариантов может возникать венозная окклюзия сетчатки. При вступлении в процесс мускулатуры зачастую дополняется возникновением и прогрессированием косоглазия.
Диагностирование
Диагностические мероприятия при подозрении на офтальмопатию эндокринную заключаются в обследовании человека офтальмологом совместно с эндокринологом, а также прохождения ряда лабораторных и аппаратных исследований.
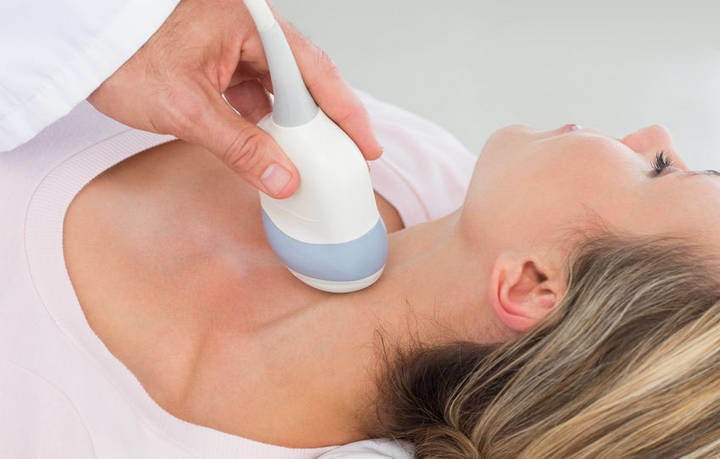
Обследование эндокринологического характера целенаправленно на выявление проблем с функционированием железы щитовидной и заключает в себе следующие диагностические мероприятия:
- Определение концентраций гормонов тиреоидных, конкретно свободных Т3, Т4.
- Также требуется обнаружение антител к структурам ЩЖ, конкретно – Ат по отношению к тиреоглобулину и тиреопероксидазе.
- Назначается УЗ-исследование щитовидки.
- При наличии узлов щитовидки, объем которых свыше 10 мм необходима пункционная биопсия.
Обследование офтальмологического характера при такой офтальмопатии требуется для подтверждения качества зрения и получения сведений касательно орбитальных глазных структур.
Функциональная часть заключается в следующем:
- визометрия,
- периметрия,
- конвергенциальный метод диагностики,
- получение электрофизиологических сведений.
Биометрические обследование глаза предоставляют возможность выявить объем отклонения и параметры выстояния глазного яблока.
Чтобы исключить вероятность прогрессирования невропатии нерва зрительного выполняется оценка глазного дна для определения состояния глазных структур – биомиктроскопия.
Чтобы подтвердить либо опровергнуть гипертензию внутриглазную применяется тонометрия.
Методики визуализации требуются для отделения описываемой патологии от опухолевых процессов ретробульбарной клетчатки, они представлены такими аппаратными методиками:
| КТ орбит, |
|---|
| МРТ, |
| УЗ-исследование. |
В варианте такой патологии важным моментом выступает выявление состояния иммунной функции организма. Перемены гуморального иммунитета и иммунитета клеток при офтальмопатии эндокринной описываются следующим:
- понижением значения СD+, Т-лимфоцитов,
- переменами в отношении лимфоцитов и CD3,
- понижением числа CD8+Т-супрессоров,
- подъемом значений IgG, антиядерных антител,
- увеличением Ат в соотношении к ТПО, ТГ, AMAb (мускулатуре глаза),
- возрастанием 2 коллоидного антигена.
При наличии показаний производится биопсия глазной двигательной мускулатуры.
Терапия офтальмопатии эндокринной
Тактика терапии выбирается в соответствии с этапом эндокринной офтальмопатии, интенсивностью расстройства функционирования ЩЖ и вероятности восстановления.
Все типы терапии целенаправленны на получение эутиреоидного состояния.
Иммуносупрессивное лечение заключает в себе использование глюкокортикостероидов, которые характеризуются противотечным влиянием, дополняемом антивоспалительным и иммуносупрессивным воздействиями.
Кортикостероиды прописываются в варианте ретробульбарных инъекций.
При рисках утери зрения требуется пульс-терапия при использовании метилпреднизолона. Применение глюкокортикостероидов не допускается при таких состояниях пациента:
- гипертензия артериальная,
- язвы желудка,
- язвы двенадцатиперстной кишки,
- тромбофлебит,
- патологии свертываемости крови,
- онкологические патологии,
- психические расстройства.
Вспомогательные методы иммуносупрессиного лечения представлены такими терапевтическими воздействиями:
| криоферез, |
| плазмаферез, |
| иммуносорбция, |
| гемосорбция. |
Расстройства ЩЖ корректируются при помощи тиростатиков и тиреоидных гормонов – в зависимости от нарушения. При невозможности коррекции производят тиреоидэктомию с дальнейшей ЗГТ.
Хирургические методики лечения заключаются в 3 вариантах вмешательства:
| орбитальной декомпрессии, |
|---|
| хирургии на веках, |
| вмешательстве в функционирование глазодвигательной мускулатуры. |
Симптоматическое лечение целенаправленно на стабилизацию обменных тканевых процессов и нервно-мышечных импульсов. Для этого применяются такие средства:
- вит.А и вит.Е,
- закладывание препаратов местного воздействия,
- уколы Прозерина,
- уколы Актовегина,
- капельные инстилляции.
Физиотерапевтические методики представлены электрофорезом и магнитотерапией.
Прогноз терапии офтальмопатии эндокринной
Очень тяжелое состояние при офтальмопатии эндокринного характера, которое способно стать причиной серьезных зрительных патологий либо остаточных проявлений диагностируется всего в 1-2% клинических случаев.
Своевременная медицинская помощь предоставляет возможность получить ремиссию и предотвратить серьезные последствия патологии.
Итогом своевременного лечения выступает то, что у 30% пациентов наблюдается значительное улучшение, а в 60% случаев происходит нормализация протекания офтальмопатии. Только у 10% патология прогрессирует.
