Причины возникновения цистита
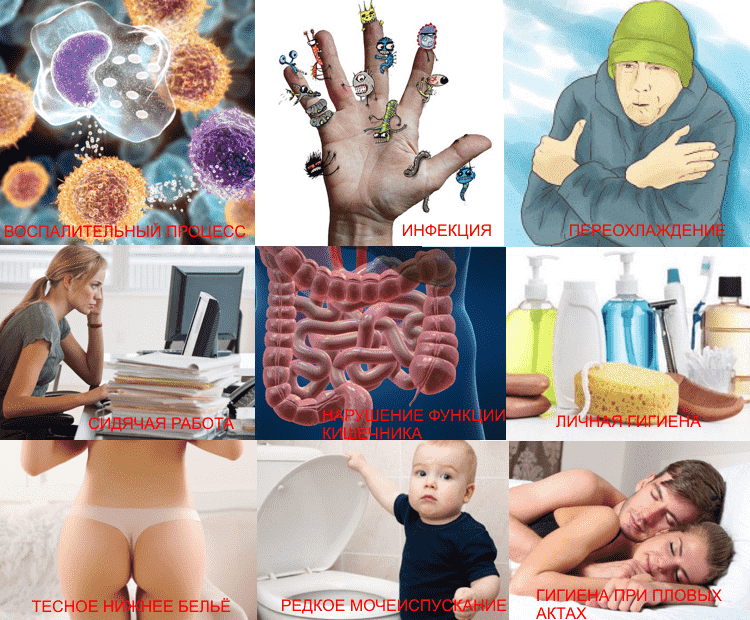
Цистит является довольно широко распространенным заболеванием мочеполовой системы среди женщин, однако встречается также у мужчин и детей. При этой болезни наблюдается воспаление стенки мочевого пузыря. Цистит относится к полиэтиологическим недугам. Это означает, что предрасположенность к нему формируется под влиянием множества факторов, в число которых входят следующие:
- Воспалительные процессы, возникающие в половой системе при эндометрите, уретрите, гонорее.
- Хронические инфекционные процессы в любой части организма, к примеру, наличие опухолей, затяжной кариес и др.
- Переохлаждение всего тела и, в особенности, органов малого таза.
- Продолжительная сидячая работа. Непрерывное сидение в течение четырех-шести часов является достаточным условием для развития цистита.
- Нарушения функционировании кишечника.
- Невыполнение правил личной гигиены.
- Продолжительное непрерывное ношение синтетической одежды, тесного нижнего белья.
- Редкое мочеиспускание. Посещать туалет на протяжении дня следует не меньше пяти раз. Иначе вероятно проникновение инфекции в мочевой пузырь.
- Несоблюдение правил гигиены при совершении половых актов.
Основные симптомы
Признаки цистита зависят от формы и степени запущенности данного заболевания. В число общих для всех разновидностей цистита относят следующие симптомы:
- Учащенные позывы к мочеиспусканию как в дневное, так и в ночное время. Они могут повторяться каждые несколько минут.
- Ослабление способности произвольно задерживать струю мочи. Нередко больные не могут контролировать функционирование мочевого пузыря. Зачастую на этом фоне происходит развитие энуреза.
- Ощущение неполного опорожнения мочевого пузыря.
- Пронзительные боли, возникающие при окончании процесса мочеиспускания.
- Помутнение мочи.
- Появление крови в моче.
- Ноющая боль в нижней части живота, иногда распространяющаяся и на зону поясницы.
У некоторых больных при цистите наблюдаются повышение температуры тела, озноб, тошнота, рвота. Все вышеуказанные симптомы характерны для острого цистита.
При хронической форме это заболевание на стадии ремиссии почти не напоминает о себе. При обострении симптомы хронического цистита имеют сходство с симптомами острого цистита.
Анамнез и клиническая картина
Как правило, диагностика цистита не вызывает особых сложностей. Поскольку это заболевание в острой форме и в хронической форме в стадии обострения сопровождается учащенными болезненными мочеиспусканиями, важную роль при постановке диагноза играют анамнестические данные.
Воспаление в мочевом пузыре может проявляться в разной форме: от появления воспалительных очагов на поверхности слизистой оболочки до проникновения бактерий в подслизистый слой стенки, в некоторых случаях с отторжением ее части. При острой форме болезни слизистая оболочка мочевого пузыря становится гиперемированной, отечной, но изменений ее эпителиального слоя еще не происходит. При продолжительном воспалении инфекция достигает подслизистого слоя, приводя к изменению эпителиального покрова и образованию гнойной инфильтрации с отеком.
Хронический цистит сопровождается глубоким поражением стенки мочевого пузыря, при этом слизистая оболочка разрыхляется, соединительная ткань разрастается, происходит формирование легкокровоточащих грануляций.
Клиническая картина заболевания зависит от ее формы. Характерная особенность острого цистита заключается во внезапном и быстром нарастании симптомов уже в самом начале заболевания. Больной испытывает дискомфорт, жжение и рези при прохождении мочи по мочевым путям, болезненные ощущения в нижней части живота. Мочеиспускание становится мучительным и частым, при том что объем мочи ограничен несколькими каплями. Наблюдаются императивные позывы к мочеиспусканию, в результате чего больной не может «дотерпеть» до посещения туалета. Моча может утратить прозрачность и изменить цвет, что обусловлено наличием в ней гноя и крови. При этом общее состояние пациента остается почти неизменным. Интенсивность болезненных ощущений и частота позывов к мочеиспусканию непосредственно связаны со стадией воспаления: чем в большей степени оно выражено, тем выше интенсивность боли и частота позывов. Болезненные ощущения чувствуются в ходе опорожнения мочевого пузыря и в остальное время, они имеют изнуряющий характер, так как продолжаются круглые сутки. Повышение температуры тела при цистите наблюдается редко. Чаще всего она повышается при возникновении пиелонефрита (участии почек в воспалительном процессе).
Для хронической формы цистита характерно учащенное мочеиспускание, болезненные ощущения, пиурия. Боль может быть самой разной: режущей, острой, тупой, постоянной, продолжительной, кратковременной. Она локализуется в районе промежности, над лобком, по ходу уретры.
Современная диагностика цистита
Проведение анализа крови при цистите осуществляется при подозрении на воспалительные процессы в органах мочевыводящей системы. Его результаты позволяют определить число эритроцитов, лейкоцитов, повышение уровня СОЭ. Воспалительные процессы в мочевом пузыре обычно диагностируют при помощи анализов мочи, по результатам которых устанавливается превышение нормального значения численности эритроцитов, лейкоцитов и др. Сначала проводится общий анализ мочи. При выявлении патологии по его результатам обязательно назначается анализ мочи по Нечипоренко. Данный вид диагностики обеспечивает возможность более точно исследовать функционирование органов мочеполовой системы. При проведении анализа мочи по Нечипоренко определяется концентрация различных элементов, присутствующих в одном миллилитре мочи из средней порции. У здорового человека в ней присутствуют не больше тысячи эритроцитов, двух тысяч лейкоцитов и двадцати цилиндров. При остром цистите эти показатели возрастают в несколько раз. Лабораторный анализ выполняется в специальной счетной камере. При этом надо учитывать, что достоверность результатов в значительной степени зависит от правильности забора материала и соблюдения больным правил личной гигиены. Поэтому для постановки точного диагноза цистита врачом пациенту необходимо выполнять эти правила. За два-три дня перед процедурой нужно исключить из рациона жирные и острые блюда, алкоголь, фрукты и овощи, изменяющие цвет мочи. Кроме того, нужно ограничить физический труд и процедуры, ведущие к обезвоживанию организма. Средняя порция мочи для анализов собирается в стерильную тару в утренние часы. Максимальная продолжительность хранения образца составляет не дольше двух часов в темном прохладном месте.
Помимо вышеуказанных методов диагностики цистита, существуют экспресс-тесты, с помощью которых можно быстро определить наличие цистита в домашних условиях. Они позволяют при помощи индикаторной полоски установить наличие в моче нитритов, формирующихся под действием патогенной флоры, а также определить концентрацию лейкоцитов и белков в моче. При подтверждении диагноза цистита необходимо незамедлительно приступить к лечению данного заболевания, пока оно не приобрело хроническую форму.
Цистоскопия и иные инструментальные методы диагностики
В случае обнаружения болезнетворных микроорганизмов по результатам анализа крови и мочи при цистите используются инструментальные методы, которые помогают поставить более детальный диагноз и выявить иные факторы, способные оказывать влияние на исследуемые показатели. Наибольшее распространение среди инструментальных методов, используемых для подтверждения или опровержения диагноза, получила цистоскопия. Данный метод состоит в визуализации уретры и мочевого пузыря с применением цистоскопа – специальной тонкой длинной трубки, на конце которой имеется микрооптика. Он дает врачу возможность увидеть изменения на их внутренних тканях, установить степень воспаления и обнаружить новообразования. Цистоскоп позволяет рассматривать все эти патологии на экране в реальном времени. При этом надо учитывать, что введение инструментов в мочевой пузырь при остром цистите противопоказано, поскольку данный метод исследования не только является чрезвычайно травматичным и болезненным, но и способствует развитию инфекционного заболевании в мочеполовой системе. Выполнение данной процедуры допускается только при хроническом цистите, при затянувшемся течении заболевания (дольше десяти-двенадцати суток), а также в случае обнаружения в мочевом пузыре инородного тела.
Другой инструментальный метод диагностики цистита – выполнение УЗИ мочевого пузыря и мочеточников. С его помощью специалист имеет возможность оценить размеры и правильность форм органов, наличие на них различных повреждений и новообразований разной этиологии. УЗИ назначается врачами при наличии следующих симптомов:
- наличие проблем с мочеиспусканием,
- невозможность сбить повышенную температуру тела,
- наличие слизистых и гнойных включений, выявленных по результатам общего анализа мочи,
- болезненные ощущения в пояснице, сопровождающиеся проблемами при посещении туалета и повышенной температурой,
- при остром цистите для установления степени развития воспалительных процессов в мочевом пузыре.
Мазок и другой осмотр у специалистов
Женщинам при цистите, наряду с использованием перечисленных выше процедур и анализов, необходимо посетить гинеколога, выполнить биопсию, урофлоуметрию, ультразвуковое исследование, диагностику инфекционных заболеваний, передающихся при незащищенном половом контакте (при необходимости) и др.
Гинеколог направляет женщину сдать бактериологический посев мочи, мазок которого позволяет установить наличие болезнетворных бактерий в организме и идентифицировать патоген. Данная процедура не проводится после цистоскопического обследования или во время месячных, поскольку мазки в этот период малоинформативны и не позволяют составить точную картину состояния организма женщины.
Мужчинам назначается обследование у уролога. Урогенитальный мазок при цистите у мужчин дает возможность выявить и распознать инфекционные заболевания, которые передаются при незащищенном половом контакте, если они привели к развитию цистита.
Вышеописанная диагностика цистита позволяет определить характер недуга, его агрессивность и вред, нанесенный им организму. Без использования данных методов назначить правильное лечение почти невозможно. Лишь после выявления возбудителя болезни врач может выбрать соответствующие антибиотики, назначить антибактериальную терапию с применением препарата узконаправленного действия, а также использовать другие способы лечения, позволяющие уничтожить патоген в максимально короткие сроки.
